Plan de chapitre
ITEM 226 – Thrombose veineuse profonde et embolie pulmonaire
ITEM 203 – Dyspnée aiguë et chronique
ITEM 257 – OEdèmes des membres inférieurs localisés ou généralisés
Diagnostic en imagerie d’une thrombose veineuse aiguë
I. Généralités
II. Stratégie d’exploration en imagerie
– A. Diagnostic
– B. Suivi
– C. Radiologie interventionnelle
III. Sémiologie
Diagnostic en imagerie d’une embolie pulmonaire
I. Généralités
II. Stratégie d’exploration en imagerie
– A. Diagnostic
– B. Pronostic
– C. Radiologie interventionnelle
III. Sémiologie
Situations de départ
- 54 Œdème localisé ou diffus.
- 71 Douleur d’un membre.
- 87 Grosse jambe rouge aiguë.
- 160 Détresse respiratoire aiguë.
- 161 Douleur thoracique.
- 162 Dyspnée.
- 275 Prise en charge d’une suspicion de thrombophilie.
- 276 Prise en charge d’un patient en décubitus prolongé.
Items, hiérarchisation des connaissances
ITEM 226 – Thrombose veineuse profonde et embolie pulmonaire
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition TVP, TVP proximale, TVP distale, EP, EP à haut risque* | ||
| Étiologie | Connaître les situations qui favorisent la MTEV (circonstances de survenue, facteurs favorisants temporaires et persistants)* | Thrombophilie | |
| Éléments physiopathologiques | Connaître la physiopathologie de la MVTE, y compris les formes familiales* | ||
| Diagnostic positif | Savoir diagnostiquer une MTEV (TVP, EP) : signes cliniques, stratégie diagnostique incluant les scores, signes paracliniques, principaux diagnostics différentiels | ||
| Identifier une urgence | Savoir identifier et connaître la démarche diagnostique en cas d’EP à haut risque | ||
| Diagnostic positif | Connaître les indications de dosage des D-dimères (TVP, EP) et la notion de seuil d’ajustement à l’âge dans l’EP | ||
| Examens complémentaires | Connaître la place et les limites de l’écho-doppler veineux (TVP, EP) | ||
| Examens complémentaires | Connaître la place et les limites des examens d’imagerie dans l’EP : angioscanner thoracique, scintigraphie de ventilation-perfusion, échographie cardiaque transthoracique | ||
| Prise en charge | Connaître les signes de gravité d’une EP et savoir reconnaître les patients pouvant être pris en charge en ambulatoire en cas d’EP | ||
| Prise en charge | Connaître les principes de traitement d’une TVP/EP non grave à la phase initiale* | ||
| Prise en charge | Connaître les indications et contre-indications de la compression élastique (TVP des membres inférieurs)* | ||
| Prise en charge | Connaître les contraceptions contre-indiquées en cas de MTEV (TVP, EP)* | ||
| Prise en charge | Connaître les situations nécessitant une prévention de la MTEV* | ||
| Prise en charge | Savoir déterminer la durée du traitement anticoagulant (TVP proximale et EP)* | ||
| Étiologie | Savoir porter l’indication d’une recherche de cancer en cas de MTEV (TVP, EP) | ||
| Suivi et/ou pronostic | Savoir évoquer les complications à long terme de la MTEV (syndrome post-thrombotique, HTAP)* | ||
| Suivi et/ou pronostic | Connaître la complication à dépister avant d’arrêter un traitement anticoagulant pour EP* | ||
| Prise en charge | Connaître les principes de la prise en charge d’une thrombose veineuse superficielle* | ||
ITEM 203 – Dyspnée aiguë et chronique
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition de la dyspnée en général et plus particulièrement dyspnée inspiratoire/expiratoire* | ||
| Diagnostic positif | Connaître l’examen clinique d’un patient présentant une dyspnée* | ||
| Étiologie | Connaître les principales étiologies d’une dyspnée aiguë et leurs signes cliniques* | OAP, embolie pulmonaire, crise d’asthme, exacerbation d’une BPCO, pneumopathie, pneumothorax, SDRA, inhalation d’un corps étranger, œdème de Quincke, anémie aiguë | |
| Diagnostic positif | Connaître les signes de gravité devant une dyspnée aiguë* | Et savoir grader NYHA, MRC | |
| Diagnostic positif | Connaître les éléments d’orientation diagnostique face à une dyspnée chronique* | ||
| Étiologie | Connaître les signes d’orientation étiologique* | ||
| Examens complémentaires | Connaître les examens complémentaires de première intention en fonction du caractère aiguë ou chronique | ||
| Examens complémentaires | Connaître les examens complémentaires de seconde intention en fonction du caractère aiguë ou chronique | ||
| Étiologie | Connaître les étiologies plus rares d’une dyspnée aiguë* | Pseudo-asthme cardiaque, tamponnade, états de choc, acidose métabolique, hyperthermies, sténoses trachéales, intoxication au CO, pneumocystose | |
| Étiologie | Connaître les principales étiologies cardiaque et pulmonaire d’une dyspnée chronique* | ||
| Suivi et/ou pronostic | Identifier les signes de gravité imposant des décisions thérapeutiques immédiates* | ||
| Prise en charge | Connaître les indications des examens radiologiques devant une dyspnée aiguë et chronique* | ||
| Définition | Définition de la dyspnée* | Bien différencier la dyspnée de la détresse et l’insuffisance respiratoire | |
| Diagnostic positif | Dyspnée aiguë : éléments d’orientation étiologiques* | ||
| Identifier une urgence | Signes de gravité accompagnant la dyspnée aiguë* | ||
| Examens complémentaires | Connaître la stratégie d’exploration en imagerie devant une dyspnée aiguë de l’enfant* | ||
| Examens complémentaires | Connaître les signes indirects sur une radiographie d’un corps étranger bronchique* | ||
| Contenu multimédia | Exemple de radiographie de face dans un contexte de corps étranger* | ||
ITEM 257 – Œdèmes des membres inférieurs localisés ou généralisés
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Connaître la définition des œdèmes* | ||
| Éléments physiopathologiques | Physiopathologie des œdèmes localisés* | Connaître les œdèmes d’origine veineuse, lymphatique, médicamenteuse ou inflammatoire | |
| Éléments physiopathologiques | Physiopathologie des œdèmes généralisés* | Connaître les mécanismes des œdèmes du syndrome néphrotique, de l’insuffisance cardiaque et de la cirrhose | |
| Contenu multimédia | Aspect d’œdèmes de rétention hydrosodée, signe du godet* | ||
| Diagnostic positif | Connaître les manifestations cliniques des œdèmes liés à une rétention hydrosodée* | ||
| Examens complémentaires | Connaître les principaux signes biologiques à rechercher devant des œdèmes* | ||
| Étiologies | Connaître les principales étiologies et les signes cliniques des œdèmes localisés et généralisés* | ||
| Prise en charge | Connaître les principes du traitement symptomatique des syndromes œdémateux* | Règles d’utilsation des différentes classes de diurétiques | |
La thrombose veineuse profonde (TVP) et l’embolie pulmonaire (EP) sont les deux entités principales de la maladie thromboembolique veineuse (MTEV).
Diagnostic en imagerie d’une thrombose veineuse aiguë
I. Généralités
La thrombophlébite des veines profondes des membres inférieurs est due à une inflammation de la paroi veineuse compliquée d’un thrombus endoveineux. L’évolution spontanée se fait vers l’obstruction complète de la veine responsable d’une « grosse jambe chaude et douloureuse », et vers l’embolie pulmonaire en cas de fragmentation et de migration du caillot.
Le traitement anticoagulant doit être mis en œuvre en urgence pour stopper l’extension du thrombus.
II. Stratégie d’exploration en imagerie
A. Diagnostic
1. Écho-doppler veineux des membres inférieurs
Il s’agit de l’examen de première intention et, dans la plupart des cas, il n’est pas nécessaire d’envisager d’autre examen d’imagerie.
L’écho-doppler veineux des membres inférieurs est l’examen clé sur lequel reposent le diagnostic de thrombose veineuse et l’évaluation de son degré d’extension en hauteur.
Aux membres inférieurs, la TVP est soit proximale (poplitée et sus-poplitée), soit distale, c’est-à-dire sous-poplitée touchant les troncs collecteurs (tibiales postérieures, tibiales antérieures, fibulaires) ou les veines musculaires (soléaires, gastrocnémiennes).
L’écho-doppler veineux permet dans la grande majorité des cas de faire le diagnostic de thrombose veineuse.
2. Autres examens d’imagerie
Il s’agit du scanner ou de l’IRM qui ne sont envisagés que lorsque l’étude des veines iliaques et de la veine cave inférieure n’est pas complètement possible en écho-doppler et que le pôle supérieur du thrombus n’a pas pu être identifié (interpositions digestives, obésité).
L’iliocavographie n’est plus réalisée à visée diagnostique, mais reste le premier temps indispensable avant la pose d’un filtre cave.
B. Suivi
Il repose sur l’écho-doppler veineux. Cependant, cet examen ne doit pas être renouvelé au cours du traitement, sauf s’il existe des signes d’aggravation clinique malgré l’anticoagulation.
En revanche, un examen à l’arrêt du traitement anticoagulant paraît justifié pour évaluer les séquelles veineuses en cas de thrombophlébite proximale (fémoro-poplitée).
C. Radiologie interventionnelle

Si le patient présente une embolie pulmonaire associée et ne peut être traité par anticoagulant, la prévention d’une récidive d’embolie repose sur la mise en place d’un filtre cave dans la veine cave inférieure (figure 42.1), par ponction veineuse fémorale (si libre) ou jugulaire. Ce filtre peut être permanent ou temporaire, et alors retirable quelques semaines plus tard si le patient n’est plus exposé au risque d’embolie.
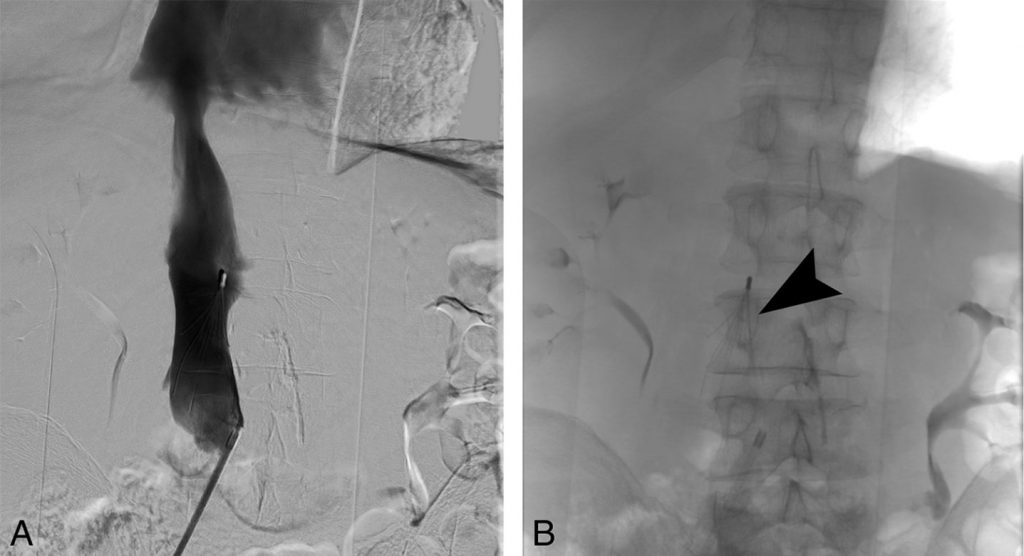

Fig. 42.1. Cavographie (A) après la mise en place d’un filtre cave (tête de flèche) dans la veine cave inférieure en position sous-rénale (B).
Source : CERF, CNEBMN, 2022.
III. Sémiologie

L’écho-doppler montre une veine localement élargie et non compressible par la sonde d’échographie, siège d’un thrombus peu échogène et sans flux en doppler.
Il n’y a aucune contre-indication à sa réalisation.
En cas de suspicion d’EP chez une femme enceinte ou un sujet présentant une insuffisance rénale sévère, l’écho-doppler veineux est réalisé en première intention.
Les limites de l’écho-doppler veineux sont liées aux difficultés d’accès au réseau veineux comme par exemple : obésité, interpositions digestives, fixateur externe, plâtre, plaie, douleur. Au décours du traitement, les séquelles peuvent être à l’origine d’occlusion partielle ou totale de certains troncs veineux et de reflux par altération valvulaire.
Points clés
- L’écho-doppler est l’examen clé du diagnostic positif de thrombophlébite des membres inférieurs.
- Un traitement préventif de l’embolie pulmonaire par pose d’un filtre cave est indiqué dans des cas bien particuliers.
Diagnostic en imagerie d’une embolie pulmonaire
I. Généralités
L’embolie pulmonaire est due à une obstruction aiguë du tronc et/ou d’une ou plusieurs branches du tronc pulmonaire par un embole provenant en règle d’une thrombose veineuse des membres inférieurs.
Une fois le diagnostic évoqué, une confirmation diagnostique est indispensable car le pronostic vital peut être mis en jeu, et le taux rapporté de décès varie de 15 à 30 % selon la population étudiée.
La démarche diagnostique de TVP et d’EP est standardisée grâce à des algorithmes dédiés (TVP ou EP) et validés, fondés sur l’estimation initiale de la probabilité clinique (scores de probabilité clinique), le dosage des D-dimères et l’imagerie.
II. Stratégie d’exploration en imagerie
A. Diagnostic
1. Angioscanner thoracique
Réalisé au temps artériel pulmonaire — c’est-à-dire lorsque le produit de contraste est présent dans les artères pulmonaires — l’angioscanner thoracique est l’examen clé de première intention en cas de suspicion d’embolie pulmonaire.
Il permet :
- d’affirmer le diagnostic (figure 42.2, A et B) ;
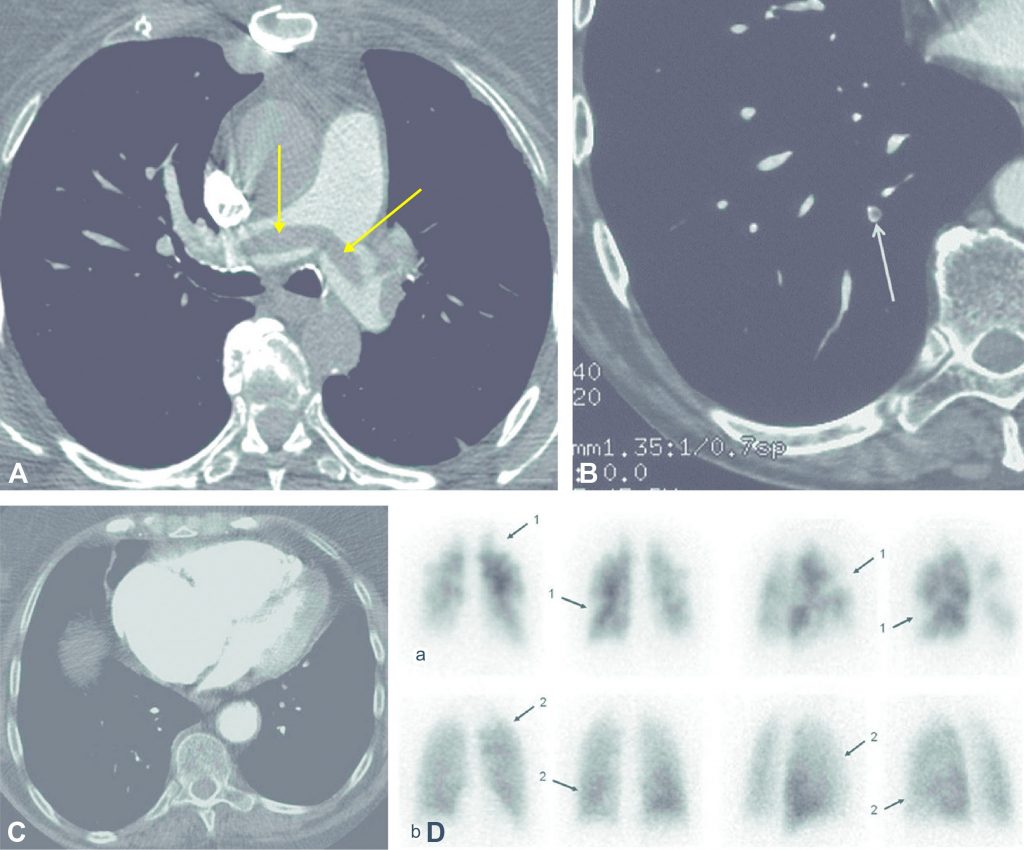
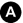
Fig. 42.2. Embolie pulmonaire sévère.
L’angioscanner thoracique montre des images de thrombi artériels sous la forme de lacunes rubanées dans les deux artères pulmonaires (A, flèches jaunes) et de lacune cerclée au niveau d’une artère segmentaire (B, flèche blanche). La gravité de cette embolie est appréciée sur le scanner à hauteur du cœur (C) qui montre une majoration du rapport de diamètres VD/VG. La scintigraphie pulmonaire (D) avec des images de la perfusion (a) et de la ventilation (b), en incidences antérieure, postérieure, oblique postérieure droite et gauche, met en évidence des hypofixations perfusionnelles systématisées (1) sans hypofixation associée en ventilation (2).
Source : CERF, CNEBMN, 2022.
- d’apprécier sa gravité hémodynamique (voir plus bas) (figure 42.2C) ;
- de montrer des infarctus pulmonaires, conséquences de l’embolie au niveau parenchymateux, sous la forme de condensations sous-pleurales ;
- d’identifier les diagnostics différentiels avec d’autres causes de dyspnée et de douleur thoracique : dissection aortique, pleuropneumopathie, etc. ;
- d’identifier la cause de l’embolie en ajoutant des coupes abdominopelviennes (par exemple, contexte néoplasique).
Ses contre-indications sont l’allergie aux produits de contraste et l’insuffisance rénale sévère.
2. Scintigraphie pulmonaire
La scintigraphie pulmonaire de ventilation-perfusion est également un examen clé des stratégies validées pour le diagnostic d’embolie pulmonaire (figure 42.2D).
Elle recherche des hypofixations perfusionnelles contrastant avec une ventilation normale. Elle est en particulier réalisable chez tout patient ayant une contre-indication à l’injection de produit de contraste iodé, notamment en cas d’insuffisance rénale et ou d’allergie. Réalisé au décours d’un premier épisode, un examen scintigraphique constitue une référence pour le diagnostic d’une éventuelle récidive ultérieure.
3. Échocardiographie transthoracique

Elle n’a pas de place dans le diagnostic positif d’embolie pulmonaire. En revanche, devant un tableau de cœur droit « aigu », elle peut orienter le diagnostic et amener à pratiquer un angioscanner en urgence pour objectiver l’embolie pulmonaire.
Par ailleurs, elle permet de quantifier l’hypertension pulmonaire et d’éliminer les principaux diagnostics différentiels (choc cardiogénique d’autre origine, dissection aortique). Une échographie cardiaque normale ne permet néanmoins pas, à elle seule, d’éliminer un diagnostic d’EP.
4. Écho-doppler des veines des membres inférieurs
Il peut permettre de rechercher la cause de l’embolie pulmonaire comme une thrombophlébite.
5. Radiographie thoracique
Elle est utile devant une douleur thoracique sans signes électrocardiographiques ou enzymatiques d’ischémie myocardique, car elle permet certains diagnostics différentiels (pneumothorax). Son apport dans le diagnostic positif d’embolie pulmonaire est insuffisant.
6. Angiographie conventionnelle pulmonaire

Technique invasive nécessitant un cathétérisme des artères pulmonaires, elle n’a plus sa place actuellement à titre diagnostique. Elle est réalisée quand une thrombectomie est envisagée dans certains cas d’embolie pulmonaire grave mal tolérée.
B. Pronostic
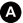
L’évaluation de la gravité de l’embolie repose sur une mesure du rapport de diamètre ventricule droit/ventricule gauche supérieur à 1. Celui-ci peut être apprécié soit par l’angioscanner soit par une échocardiographie transthoracique, qui peut également retrouver une forte augmentation de la pression artérielle pulmonaire.
C. Radiologie interventionnelle

Si le patient présente une embolie pulmonaire et ne peut pas être traité par anticoagulant, alors la prévention de la récidive de l’embolie pulmonaire est faite par mise en place d’un filtre cave dans la veine cave inférieure.
III. Sémiologie
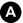
L’angioscanner thoracique montre directement le ou les thrombi situés dans les artères pulmonaires sous la forme :
- de lacunes endoluminales cerclées par du produit de contraste plaqué contre les parois (cf. figure 42.2A) ;
- d’une image en rail quand l’artère est parallèle au plan de coupe ;
- d’un simple défaut d’opacification avec dilatation dans les artères distales (cf. figure 42.2B).
La scintigraphie pulmonaire, associant le plus souvent des images de la perfusion et de la ventilation, montre indirectement le ou les thrombi situés dans les artères pulmonaires sous la forme d’hypofixations systématisées sur les acquisitions perfusionnelles sans hypofixation en regard sur les acquisitions ventilatoires (image de mismatch) (cf. figure 42.2D).
Points clés
- Le diagnostic d’embolie pulmonaire peut être réalisé par un angioscanner thoracique au temps artériel pulmonaire, qui montre directement le thrombus localisé dans les artères pulmonaires. L’angioscanner permet d’éliminer d’autres causes de douleurs thoraciques ou de dyspnée aiguë.
- La scintigraphie pulmonaire de ventilation-perfusion permet également le diagnostic d’embolie pulmonaire et constitue une imagerie de référence en cas de suspicion de récidive.