Plan de chapitre
ITEM 364 – Fractures chez l’enfant : particularités épidémiologiques, diagnostiques et thérapeutiques
I. Généralités
II. Stratégie d’exploration en imagerie et sémiologie
Situations de départ
- 54 Œdème localisé ou diffus.
- 66 Apparition d’une difficulté à la marche.
- 68 Boiterie.
- 71 Douleur d’un membre (supérieur ou inférieur).
- 173 traumatisme des membres.
- 174 Traumatisme facial.
- 175 Traumatisme rachidien.
- 176 Traumatisme sévère.
- 177 Traumatisme thoracique.
Item, hiérarchisation des connaissances
ITEM 364 – Fractures chez l’enfant : particularités épidémiologiques, diagnostiques et thérapeutiques
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Généralités sur les fractures : connaître les fractures typiques de l’enfant | Connaître les fractures typiques de l’enfant | |
| Définition | Connaître les différents traumatismes en fonction de l’âge | ||
| Éléments physiopathologiques | Rôle du périoste | Remodelage osseux | |
| Prévalence, épidémiologie | Épidémiologie des fractures de l’enfant | ||
| Identifier une urgence | Connaître les signes devant faire suspecter une maltraitance devant une fracture de l’enfant | ||
| Prise en charge | Principe de prise en charge initiale des traumatismes de l’enfant | Immobiliser, traiter la douleur et prescrire l’imagerie | |
| Examens complémentaires | Connaître l’indication des examens d’imagerie devant une fracture chez l’enfant | ||
| Prise en charge | Principe de prise en charge des fractures de l’enfant | Connaître les risques des immobilisations plâtrées | |
| Identifier une urgence | Identifier les signes de gravité d’une fracture supracondylienne | Dépistage des complications neurovasculaires | |
| Diagnostic positif | Fracture du condyle latéral du coude | Connaître la spécificité anatomique | |
| Diagnostic positif | Fracture de cheville : diagnostic | ||
| Suivi et/ou pronostic | Fracture de cheville : complications | Connaître le risque de troubles de croissance par épiphysiodèse | |
I. Généralités
Les fractures sont très fréquentes en pédiatrie, surtout au niveau des membres.
Le squelette pédiatrique est un squelette en croissance, possédant des propriétés de plasticité et de remodelage spécifiques. Le cartilage de croissance, ou physe, représente par ailleurs une zone particulièrement fragile dont l’atteinte peut entraîner des préjudices sévères sur la croissance et/ou l’axe d’un membre. Ces particularités physiologiques expliquent les lésions traumatiques propres à l’enfant que sont les fractures diaphysaires incomplètes (figure 115.1, A à D) et les fractures intéressant le cartilage de croissance (épiphysométaphysaires) classées selon la classification de Salter et Harris (figure 115.2).
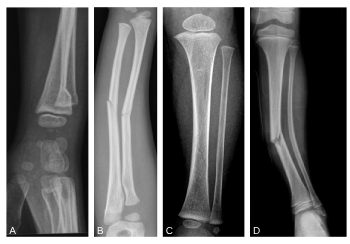
Fig. 115.1 Fracture en « motte de beurre » (A), en « bois vert » (B), en « cheveu » (C), en « bois vert » sur le tibia, incurvation traumatique plastique sur la fibula (D).
Source : CERF, CNEBMN, 2022.
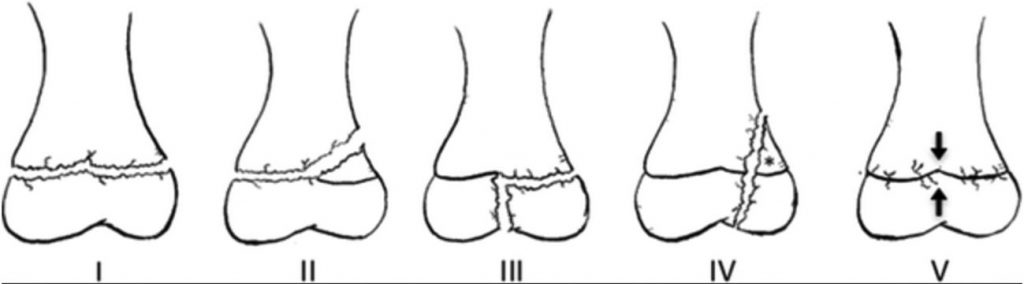
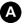
Fig. 115.2 Classification de Salter et Harris des fractures épiphysométaphysaires.
Source : CERF, CNEBMN, 2022.
II. Stratégie d’exploration en imagerie et sémiologie
Deux incidences orthogonales sont indispensables.
Lorsque la zone traumatique n’est pas précise, ce qui est fréquent chez le jeune enfant, il faut radiographier le segment de membre intéressé en prenant les articulations sus- et sous-jacentes.
Dans la classification de Salter et Harris (figure 115.2), le trait de fracture part toujours du cartilage de croissance. Cette classification a valeur pronostique surtout au membre supérieur. Plus le stade est élevé, plus le risque de fermeture prématurée du cartilage (épiphysiodèse) est important. Plus l’enfant est jeune, plus cette fermeture du cartilage pourra induire des répercussions orthopédiques (raccourcissement, angulation) (figure 115.3). Les fractures diaphysaires incomplètes sont de bon pronostic.
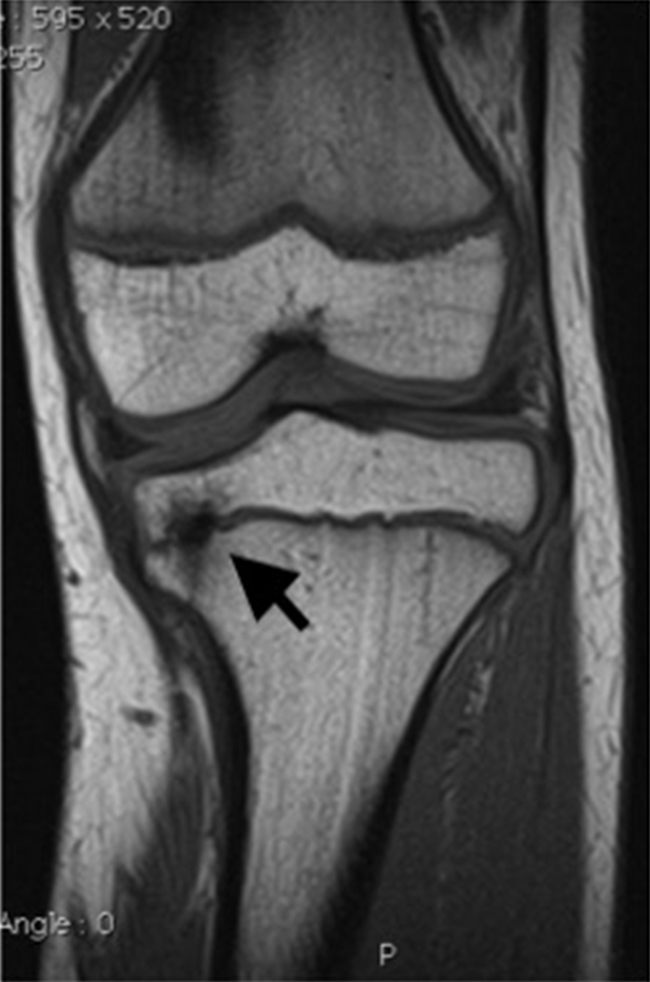

Fig. 115.3 IRM du genou gauche d’une enfant de 12 ans adressée pour varus du membre inférieur gauche. Séquence coronale T1. Varus tibial gauche lié à un pont d’épiphysiodèse proximal médial tibial (flèche) post-traumatique.
Source : CERF, CNEBMN, 2022.

Les clichés radiographiques comparatifs controlatéraux sont inutiles la plupart du temps et ne doivent jamais être réalisés de façon systématique. Ils peuvent cependant être nécessaires dans certaines situations douteuses si les autres incidences (obliques) n’ont pas permis de répondre à la question.
En cas de normalité des radiographies et en présence d’un contexte évocateur de traumatisme, la scintigraphie osseuse (hyperhémie osseuse et hyperfixation tardive) (figure 115.4) ou de nouveaux clichés effectués une semaine après les premiers (recherche de signe de consolidation, appositions périostées) peuvent être effectués pour étayer le diagnostic.

Fig. 115.4 Scintigraphie osseuse d’une fille de 15 mois adressée pour refus de la marche.
La radiographie du tibia était normale. Au temps précoce, 10 minutes après l’injection du radiopharmaceutique (A), on observe une hyperhémie de la jambe droite, et au temps osseux (B), une hyperfixation étendue du tibia droit. Cet aspect scintigraphique correspond à une fracture en « cheveu », dont le mécanisme habituel est une torsion osseuse sans atteinte du périoste.
Source : CERF, CNEBMN, 2022.
L’IRM, lorsqu’elle est facilement accessible et que l’enfant est coopérant (plus de 5 ans), est l’imagerie de complément à privilégier pour mettre en évidence une fracture de fatigue (figure 115.5), le plus souvent non visible sur les premiers clichés radiographiques.
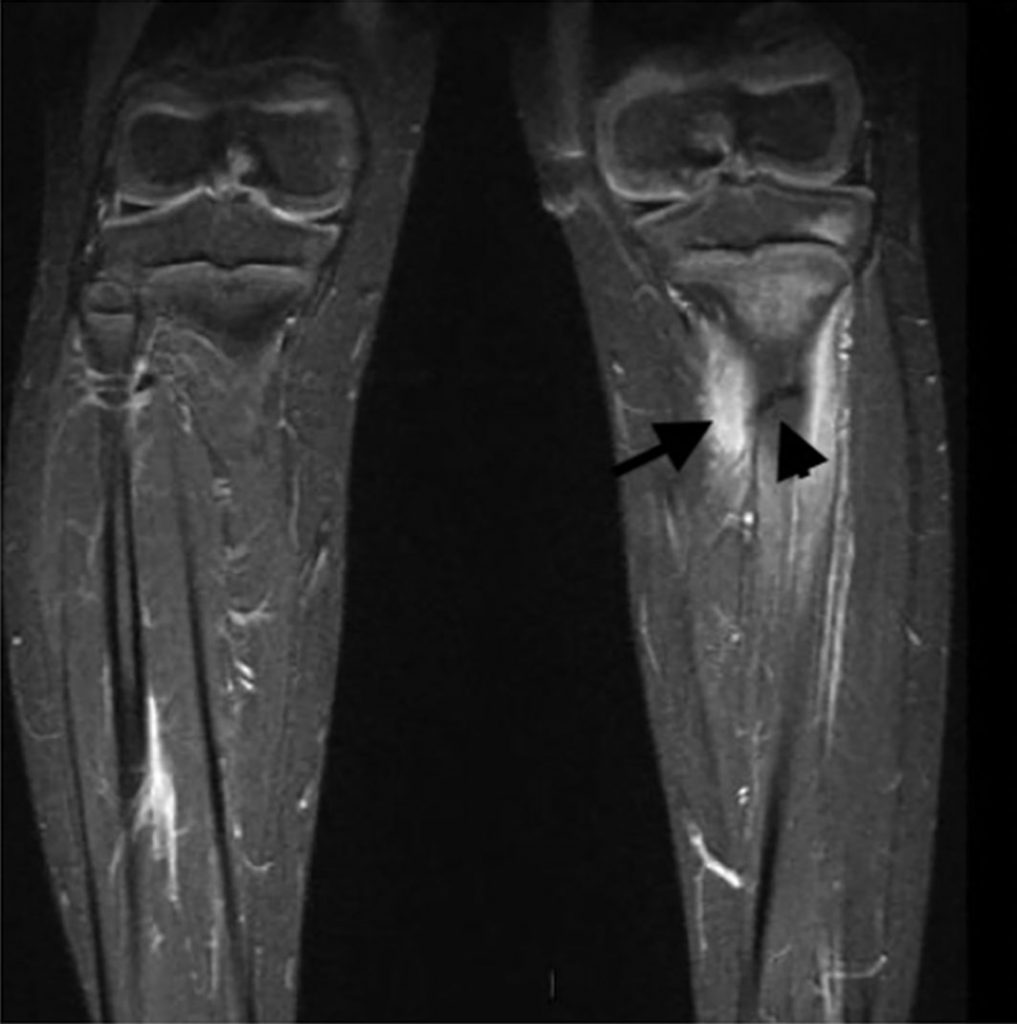

Fig. 115.5 IRM des jambes. Enfant de 7 ans présentant une impotence fonctionnelle du membre inférieur gauche et une douleur après une randonnée.
La radiographie de jambe était normale. L’IRM (coupe coronale STIR) sur les deux jambes montre le trait de fracture du tiers supérieur de la diaphyse tibiale gauche en net hyposignal (tête de flèche) associé à des appositions périostées en hypersignal (flèche).
Source : CERF, CNEBMN, 2022.
L’échographie (toujours en seconde intention après la radiographie) peut parfois mettre en évidence un hématome sous-périosté et/ou une angulation de la corticale en faveur d’une fracture difficilement visible, voire non visible sur les radiographies. Elle permet aussi de visualiser un décollement épiphysaire ou un arrachement chondral.
Le recours au scanner n’est utile qu’en cas de fracture complexe et après avis spécialisé.
Points clés
- En cas de fracture, la radiographie doit comprendre deux incidences orthogonales.
- Lorsque la zone traumatique n’est pas précise, il faut radiographier le segment de membre intéressé en prenant les articulations sus-jacente et sous-jacente.
- L’IRM peut être réalisée en seconde intention, en particulier à la recherche d’une fracture de fatigue.
- Le recours au scanner n’est utile qu’en cas de fracture complexe et après avis spécialisé.
- En cas de traumatisme avec des radiographies normales, la scintigraphie osseuse ou de nouveaux clichés radiographiques effectués une semaine après peuvent être effectués pour étayer le diagnostic.