Plan de chapitre
ITEM 358 – Pancréatite aiguë
I. Généralités
II. Stratégie d’exploration en imagerie
III. Sémiologie
Situations de départ
- 4 Douleur abdominale.
- 12 Nausées.
- 13 Vomissements.
- 44 Hyperthermie/fièvre.
- 203 Élévation de la protéine C-réactive (CRP).
- 205 Élévation des enzymes pancréatiques.
- 233 Identifier/reconnaître les différents examens d’imagerie (type, fenêtre, séquences, incidences, injection).
Item, hiérarchisation des connaissances
ITEM 358 – Pancréatite aiguë
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition de la pancréatite aiguë | ||
| Identifier une urgence | Savoir identifier les situations de gravité immédiate de la pancréatite aiguë* | Savoir rechercher devant une pancréatite aiguë des signes de choc, une hypoxie et une oligurie/anurie | |
| Diagnostic positif | Savoir faire le diagnostic de pancréatite aiguë : sémiologie de la douleur pancréatique et biologie (lipase)* | ||
| Diagnostic positif | Diagnostic différentiel des douleurs abdominales* | Connaître les quatre principaux diagnostics différentiels abdominaux d’une pancréatite aiguë | |
| Diagnostic positif | Savoir identifier une complication infectieuse secondaire* | ||
| Diagnostic positif | Connaître les éléments biologiques permettant de suspecter une origine biliaire devant une pancréatite aiguë* | ||
| Examens complémentaires | Connaître les indications et les objectifs des examens d’imagerie devant une pancréatite aiguë | ||
| Identifier une urgence | Connaître les éléments de gravité d’une pancréatite aiguë* | ||
| Contenu multimédia | Exemple TDM d’une pancréatite aiguë nécrosante | ||
| Étiologie | Savoir identifier les deux principales causes de pancréatite aiguë | Savoir évoquer devant une pancréatite aiguë une cause lithiasique ou une cause alcoolique | |
| Étiologie | Connaître les autres causes de pancréatite aiguë* | ||
| Prise en charge | Prise en charge symptomatique : nutrition des pancréatites, analgésie multimodale, principes de réanimation hydroélectrolytique, indication de transfert en réanimation ou surveillance continue* | ||
| Prise en charge | Prise en charge étiologique : connaître les principes de prise en charge d’une pancréatite biliaire* | Savoir discuter avec les équipes interventionnelles la réalisation d’une cholangiographie pancréatique rétrograde endoscopique | |
| Prise en charge | Prise en charge des complications : connaître les principes de prise en charge d’une coulée de nécrose* | ||
| Prévalence, épidémiologie | Connaître le pronostic des pancréatites bénignes et sévères, évolution et mortalité* | ||
| Suivi et/ou pronostic | Connaître les deux principales complications tardives d’une pancréatite aiguë* | ||
I. Généralités
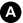
La pancréatite aiguë est définie par une inflammation aiguë de la glande pancréatique. Elle est le plus souvent d’origine biliaire (calcul de la voie biliaire principale) ou alcoolique, mais des causes plus rares sont possibles, notamment médicamenteuse, auto-immune, iatrogène (après cholangiopancréatographie rétrograde endoscopique). Les pancréatites aiguës sont soit œdémato-interstitielles (majoritaires) soit nécrosantes.
II. Stratégie d’exploration en imagerie
Le diagnostic est clinicobiologique et ne repose pas sur l’imagerie. L’imagerie peut jouer un rôle dans l’évaluation de la gravité de la maladie et estimer l’extension des lésions.
L’examen de référence est le scanner abdominopelvien avec injection de produit de contraste, qui ne doit être réalisé en urgence que dans les trois situations suivantes :
- doute diagnostique ;
- confirmation d’une pancréatite aiguë grave suspectée sur des critères clinico-biologiques ;
- non-réponse aux traitements initiaux ou détérioration de l’état clinique.
En dehors de ces situations, le scanner est réalisé 72 à 96 heures après le début des signes cliniques, car c’est le meilleur moment pour effectuer un bilan de gravité et établir le score pronostique.
Il n’y a pas d’imagerie systématique de suivi au cours de l’évolution mais un scanner doit être refait en cas de non-amélioration, a fortiori de détérioration de l’état clinique ou lorsqu’un geste interventionnel est envisagé.
L’échographie est insuffisante pour effectuer un bilan morphologique initial complet, mais elle doit être pratiquée dans le cadre du bilan étiologique à la recherche de calculs vésiculaires non visibles au scanner. Elle n’a pas de rôle pour évaluer la sévérité.
En cas de doute sur l’étiologie de la pancréatite ou sur la présence de calculs ayant migré dans la voie biliaire principale, une cholangio-IRM peut être réalisée.
L’écho-endoscopie est préférentiellement réalisée quand un traitement endoscopique interventionnel est envisagé.
III. Sémiologie
Les coupes sans injection de produit de contraste iodé servent à détecter un calcul de la voie biliaire principale — pour rappel : le scanner détecte moins bien les calculs biliaires et la négativité du scanner n’exclut pas la présence de calculs (cf. chapitre 9).
Les coupes injectées visent à :
- différencier une pancréatite interstitielle (aussi appelée œdémateuse ou œdémato-interstitielle ; 90 % des cas) de meilleur pronostic, d’une pancréatite nécrosante (10 %) de moins bon pronostic :

– la pancréatite interstitielle se présente sous forme d’un œdème de la glande pancréatique, qui apparaît délobulée, associé à une infiltration liquidienne de la graisse péripancréatique (figure 11.1) ;
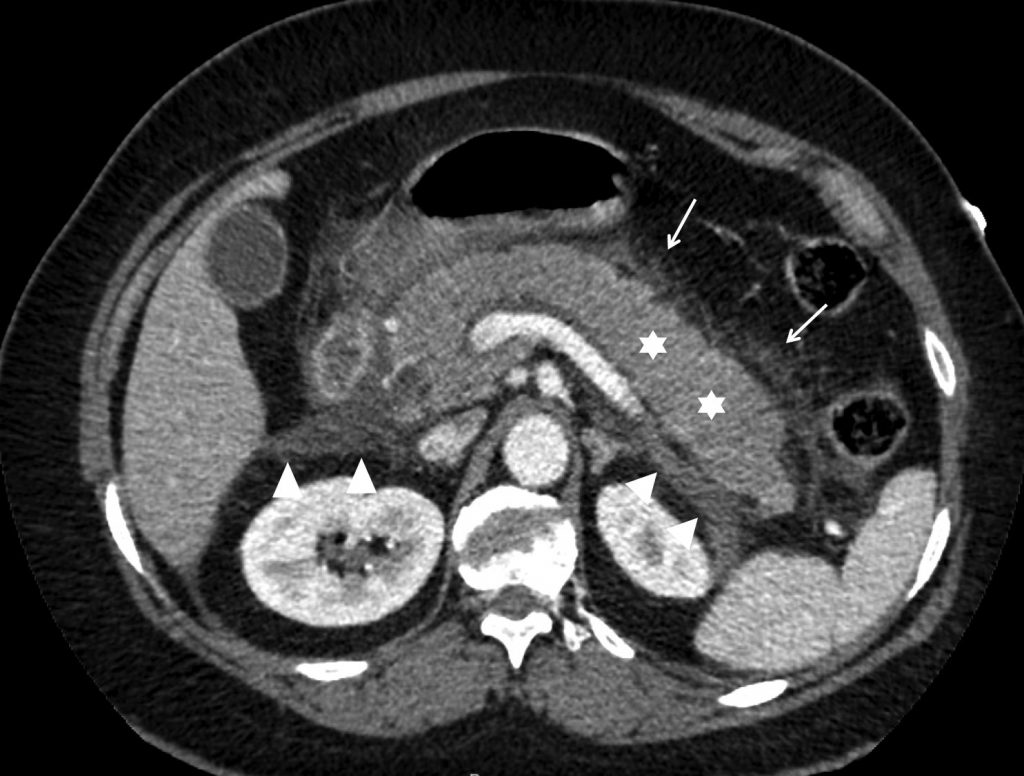

Fig. 11.1. Patiente de 46 ans adressée pour douleur épigastrique aiguë.
La biologie permet de diagnostiquer une pancréatite aiguë. Coupe scanner avec injection de produit de contraste iodé montrant un rehaussement normal et complet de la glande pancréatique (nécrose à 0 %, 0 point), un œdème de la glande pancréatique prédominant en région corporéo-caudale (étoiles blanches), une infiltration de la graisse péripancréatique (flèches blanches) et des collections aiguës liquidiennes le long des fascias pararénaux antérieurs (têtes de flèches) (4 points). Pancréatite aiguë interstitielle sévère (CTSI à 4).
Source : CERF, CNEBMN, 2022.
– la pancréatite nécrosante présente, en plus de ces signes, de la nécrose, apparaissant comme des défauts de rehaussement de la glande pancréatique et/ou du tissu graisseux péripancréatique (figure 11.2) ;

Fig. 11.2. Patient de 48 ans adressé pour douleur épigastrique aiguë.
La biologie permet le diagnostic de pancréatite aiguë. Coupes scanner de l’abdomen avec injection de produit de contraste iodé. Défaut de rehaussement de la glande pancréatique touchant 30 à 50 % de la glande et atteignant l’isthme, le corps et la queue, (4 points) (étoiles) et multiples collections liquidiennes (têtes de flèche) (4 points). Pancréatite aiguë grave (CTSI à 8).
Source : CERF, CNEBMN, 2022.
- évaluer semi-quantitativement l’étendue de la nécrose de la glande sous la forme de zones ne se rehaussant pas après injection de produit de contraste iodé ;
- rechercher des complications précoces, comme une thrombose des veines spléniques ou porte ;
- estimer le CTSI (CT severity index), qui est l’index de sévérité tomodensitométrique le plus couramment utilisé : son calcul se fonde sur la présence d’éléments morphologiques identiques à ceux du score de Balthazar (cotés de 0 à 4) et des éléments semi-quantitatifs correspondant à l’étendue de la nécrose (cotés de 0 à 6) ; il est effectué selon le barème présenté dans le tableau 11.1.
Tableau 11.1. Calcul du score de sévérité TDM (CTSI).
Si CTSI < 3, la morbidité et la mortalité (3 %) sont très faibles.
Si CTSI entre 4 et 6 : pancréatite sévère ; mortalité : 6 %.
Si CTSI > 6 : pancréatite grave ; mortalité : 17 %.
| Index de sévérité | Index de sévérité | ||
| Aspects morphologiques | Étendue de la nécrose | ||
| Pancréas morphologiquement normal | 0 | 0 % de la glande nécrosée | 0 |
| Augmentation de volume | 1 | < 30 % de la glande nécrosée | 2 |
| Infiltration de la graisse péripancréatique | 2 | 30 à 50 % de la glande nécrosée | 4 |
| Une seule collection extrapancréatique | 3 | > 50 % de la glande nécrosée | 6 |
| Au moins deux collections ou une collection contenant du gaz | 4 | ||
| Valeur comprise entre 0 et 4 | Valeur comprise entre 0 et 6 | ||
| Le CTSI correspond à la somme des deux valeurs | |||
Points clés
- La pancréatite aiguë constitue une urgence abdominale fréquente.
- Le scanner est l’examen de référence, indiqué à 72 à 96 heures après le début des douleurs, pour évaluer le degré de gravité de la pancréatite aiguë. Il permet de différencier les pancréatites interstitielles des formes nécrosantes.
- L’échographie est effectuée systématiquement lors d’une première poussée, dans le cadre du bilan étiologique en recherchant une lithiase vésiculaire en faveur d’une origine lithiasique de la pancréatite.
- L’IRM et l’écho-endoscopie sont des examens de deuxième intention.
Référence

Working Group IAP/APA Acute Pancreatitis Guidelines. IAP/APA evidence based guidelines for the management of acute pancreatitis. Pancreatology 2013; 13 (4 Suppl 2) e 1-15