Plan de chapitre
ITEM 203 – Dyspnée aiguë et chronique
ITEM 359 – Détresse et insuffisance respiratoire aiguë du nourisson, de l’enfant et de l’adulte
I. Généralités
II. Stratégie d’exploration en imagerie
III. Sémiologie
– A. Radiographie thoracique
– B. Tomodensitométrie
Situations de départ
- 160 Détresse respiratoire aiguë.
- 162 Dyspnée.
- 178 Demande et prescription raisonnée d’un examen diagnostique.
- 192 Analyse d’un résultat de gaz du sang.
- 231 Demande d’un examen d’imagerie.
Items, hiérarchisation des connaissances
ITEM 203 – Dyspnée aiguë et chronique
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition de la dyspnée en général et plus particulièrement dyspnée inspiratoire/expiratoire* | ||
| Diagnostic positif | Connaître l’examen clinique d’un patient présentant une dyspnée* | ||
| Étiologie | Connaître les principales étiologies d’une dyspnée aiguë et leurs signes cliniques | OAP, embolie pulmonaire, crise d’asthme, exacerbation d’une BPCO, pneumopathie, pneumothorax, SDRA, inhalation d’un corps étranger, œdème de Quincke, anémie aiguë | |
| Diagnostic positif | Connaître les signes de gravité devant une dyspnée aiguë* | Et savoir grader NYHA, MRC | |
| Diagnostic positif | Connaître les éléments d’orientation diagnostique face à une dyspnée chronique* | ||
| Étiologie | Connaître les signes d’orientation étiologique* | ||
| Examens complémentaires | Connaître les examens complémentaires de première intention en fonction du caractère aiguë ou chronique | ||
| Examens complémentaires | Connaître les examens complémentaires de seconde intention en fonction du caractère aiguë ou chronique | ||
| Étiologie | Connaître les étiologies plus rares d’une dyspnée aiguë | Pseudo-asthme cardiaque, tamponnade, états de choc, acidose métabolique, hyperthermies, sténoses trachéales, intoxication au CO, pneumocystose | |
| Étiologie | Connaître les principales étiologies cardiaque et pulmonaire d’une dyspnée chronique* | ||
| Suivi et/ou pronostic | Identifier les signes de gravité imposant des décisions thérapeutiques immédiates* | ||
| Prise en charge | Connaître les indications des examens radiologiques devant une dyspnée aiguë et chronique | ||
| Définition | Définition de la dyspnée* | Bien différencier la dyspnée de la détresse et l’insuffisance respiratoire | |
| Diagnostic positif | Dyspnée aiguë : éléments d’orientation étiologiques | ||
| Identifier une urgence | Signes de gravité accompagnant la dyspnée aiguë* | ||
| Examens complémentaires | Connaître la stratégie d’exploration en imagerie devant une dyspnée aiguë de l’enfant | ||
| Examens complémentaires | Connaître les signes indirects sur une radiographie d’un corps étranger bronchique | ||
| Contenu multimédia | Exemple de radiographie de face dans un contexte de corps étranger | ||
ITEM 359 – Détresse et insuffisance respiratoire aiguë du nourisson, de l’enfant et de l’adulte
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition de la détresse et de l’insuffisance respiratoire aiguë* | Détresse = définition clinique IRA = anomalies gazométriques (PaO2, PaCO2) | |
| Définition | Critères de diagnostic, variations avec l’âge* | – | |
| Éléments physiopathologiques | Principes physiopathologiques de l’hypoxémie* | Anomalies ventilation/perfusion, effet shunt, trouble de la diffusion, diminution de la PAO2 | |
| Éléments physiopathologiques | Anomalies de la pompe ventilatoire* | Atteinte médullaire, nerveuse périphérique, musculaire, compliance thoracopulmonaire, TVO | |
| Éléments physiopathologiques | Éléments physiopathologiques du SDRA et causes principales, maladie des membranes hyalines du nouveau-né* | Lésions de la membrane alvéolocapillaire | |
| Identifier une urgence | Reconnaître les signes de gravité cliniques et gazométriques* | Reconnaître et savoir recueillir les anomalies de la FR, une désaturation, une cyanose, des signes de tirage, un balancement, des signes en faveur d’une hypercapnie (sueurs, signes cardiovasculaires, encéphalopathie), bradypnée asphyxique Connaître les critères gazométriques de gravité | |
| Identifier une urgence | Savoir reconnaître les signes de détresse respiratoires suite à l’inhalation d’un corps étranger chez l’enfant et chez l’adulte, ou en cas d’épiglottite de l’enfant et de l’adulte* | Corps étranger (syndrome de pénétration…, sémiologie selon l’âge) | |
| Diagnostic positif | Savoir rechercher les éléments d’orientation clinique et anamnestique devant une insuffisance respiratoire aiguë chez l’adulte et l’enfant* | Décompensation de BPCO, OAP, EP, PNP, asthme, bronchiolites, pathologies des voies aériennes supérieures | |
| Examens complémentaires | Connaître la stratégie d’investigations à visée étiologique pour les hypothèses fréquentes (décompensation de BPCO, OAP, EP, PNP, asthme, bronchiolites, pathologies des voies aériennes supérieures) | Radiographie de thorax, bilan sanguin (dont GDS artériel), ECG, place raisonnée : biomarqueurs, échocardiographie, scanner thoracique | |
| Examens complémentaires | Connaître l’indication des examens d’imagerie devant un corps étranger bronchique | Radiographie du thorax en inspiration/expiration en première intention, pas d’indication de scanner en première intention | |
| Examens complémentaires | Connaître la stratégie d’exploration en imagerie et échographie devant une détresse respiratoire néonatale | ||
| Examens complémentaires | Connaître la stratégie d’exploration en imagerie devant une détresse respiratoire du nourrisson et de l’enfant | ||
| Contenu multimédia | Savoir reconnaître un OAP sur une radiographie du thorax | Cardiomégalie, épanchement pleural souvent bilatéral et symétrique, redistribution vasculaire vers les sommets, signes d’atteinte interstitielle (lignes de Kerley B) ou alvéolaire (opacités alvéolaires bilatérales à prédominance périhilaire) | |
| Contenu multimédia | Savoir reconnaître une pneumonie sur une radiographie du thorax | ||
| Étiologie | Connaître les étiologies à l’origine de la détresse respiratoire aiguë du nourrisson et de l’enfant | Corps étranger, bronchiolite, laryngite, épiglottite, asthme, malformation, pneumothorax, pneumomédiastin, insuffisance cardiaque aiguë, pleurésie, maladie neuromusculaire, laryngomalacie, paralysies, laryngées, sténoses sous-glottiques | |
| Étiologie | Savoir reconnaître les causes les plus fréquentes chez l’adulte | OAP, exacerbation de BPCO, crise d’asthme, pneumonie, embolie pulmonaire | |
| Identifier une urgence | Connaître les premiers gestes chez l’enfant présentant une détresse respiratoire d’origine ORL* | Décrire les mesures à mettre en œuvre en urgence, dyspnée laryngée, épiglottite, bronchiolite : gestes (LVAS, position…) et manœuvres (Heimlich), mesures de surveillance immédiate, orientation du patient | |
| Identifier une urgence | Connaître les premiers gestes chez l’adulte présentant une inhalation de corps étranger* | Décrire les mesures à mettre en œuvre en urgence : gestes (LVAS, position…) et manœuvres (Heimlich), mesures de surveillance immédiate, orientation du patient | |
| Prise en charge | Connaître les modalités d’oxygénation initiale* | Savoir prescrire une oxygénothérapie et utiliser les moyens d’administration suivants : lunettes, masque simple, masque haute concentration, ballon autoremplisseur avec valve unidirectionnelle, connaître les limites de ces méthodes | |
| Prise en charge | Connaître les différents moyens de la prise en charge d’un patient en insuffisance respiratoire aiguë* | Connaître les grands principes des traitements symptomatiques : oxygène haut débit, PPC, VNI, ventilation invasive | |
| Identifier une urgence | Savoir orienter en urgence un patient en détresse respiratoire aiguë pour un geste spécialisé* | Connaître les indications urgentes de laryngoscopie, bronchoscopie, trachéotomie | |
I. Généralités

L’insuffisance respiratoire aiguë se définit par une hypoxie tissulaire liée à l’incapacité de l’appareil respiratoire à faire face aux besoins en oxygène à un instant donné.
L’insuffisance respiratoire aiguë est une urgence thérapeutique qui impose d’en déterminer rapidement la cause.
Une radiographie thoracique de face est toujours indiquée, même si certaines étiologies sont évidentes à partir des données cliniques (inhalation) ou biologiques (acidose métabolique, anémie).

Les principales causes d’insuffisance respiratoire aiguë sont résumées dans le tableau 93.1.

Tableau 93.1. Gamme étiologique de l’insuffisance respiratoire aiguë.
| Causes respiratoires | Pneumothorax |
| Pleurésie | |
| Pneumopathies infectieuses | |
| Pneumopathies aiguës non infectieuses (SDRA, hémorragie alvéolaire…) | |
| Décompensation ou exacerbation de pneumopathies chroniques (BPCO, asthme, mucoviscidose, fibrose pulmonaire…) | |
| Inhalation de corps étranger | |
| Causes tumorales (tumeur trachéale, syndrome cave supérieur, lymphangite ou miliaire carcinomateuse…) | |
| Causes traumatiques (volet costal, contusion ou lacération pulmonaire) | |
| Causes cardiovasculaires | Embolie pulmonaire aiguë |
| Œdème aigu du poumon | |
| Hypertension artérielle pulmonaire | |
| Épanchement péricardique | |
| Autres causes (rares) | Causes ORL (œdème de Quincke, épiglottite, tumeur laryngée…) |
| Causes neuromusculaires (lésion médullaire haute, AVC bulbaire, paralysie du nerf phrénique, hernie diaphragmatique, myasthénie, myopathie…) | |
| Causes métaboliques (anémie, acidose métabolique) |
II. Stratégie d’exploration en imagerie

La radiographie thoracique en urgence est obligatoire et constitue un élément essentiel de l’orientation étiologique.
Après élimination d’un pneumothorax ou d’un épanchement pleural compressif, c’est l’analyse du parenchyme pulmonaire qui permet d’orienter le diagnostic :
- la présence d’opacités pulmonaires oriente vers un œdème pulmonaire (cardiogénique ou lésionnel) ou vers une pneumopathie infectieuse ;
- l’absence d’opacité dans les champs pulmonaires peut être en rapport avec des causes diverses : embolie pulmonaire, asthme aigu grave, décompensation d’une BPCO, pathologie neuromusculaire, etc.
En cas de radiographie douteuse et si une embolie pulmonaire n’est pas suspectée, un scanner thoracique sans injection peut permettre de préciser l’atteinte du parenchyme pulmonaire.
Suspicion d’embolie pulmonaire
En cas de suspicion d’embolie pulmonaire, l’angioscanner des artères pulmonaires est, parmi les modalités radiologiques, l’examen de première intention.
Au préalable, il faut s’assurer que le patient n’ait pas en œdème aigu du poumon (OAP), car l’injection de produit de contraste iodé hyperosmolaire peut aggraver la surcharge cardiogénique.
III. Sémiologie
A. Radiographie thoracique
En cas d’OAP, la radiographie montre une cardiomégalie, un épanchement pleural souvent bilatéral et symétrique, une redistribution vasculaire vers les sommets et des signes d’atteinte interstitielle (lignes de Kerley de type B) ou alvéolaire (opacités alvéolaires bilatérales à prédominance périhilaire) (figure 93.1). Dans l’œdème pulmonaire lésionnel, la silhouette cardiaque est généralement normale et les opacités pulmonaires souvent plus périphériques.
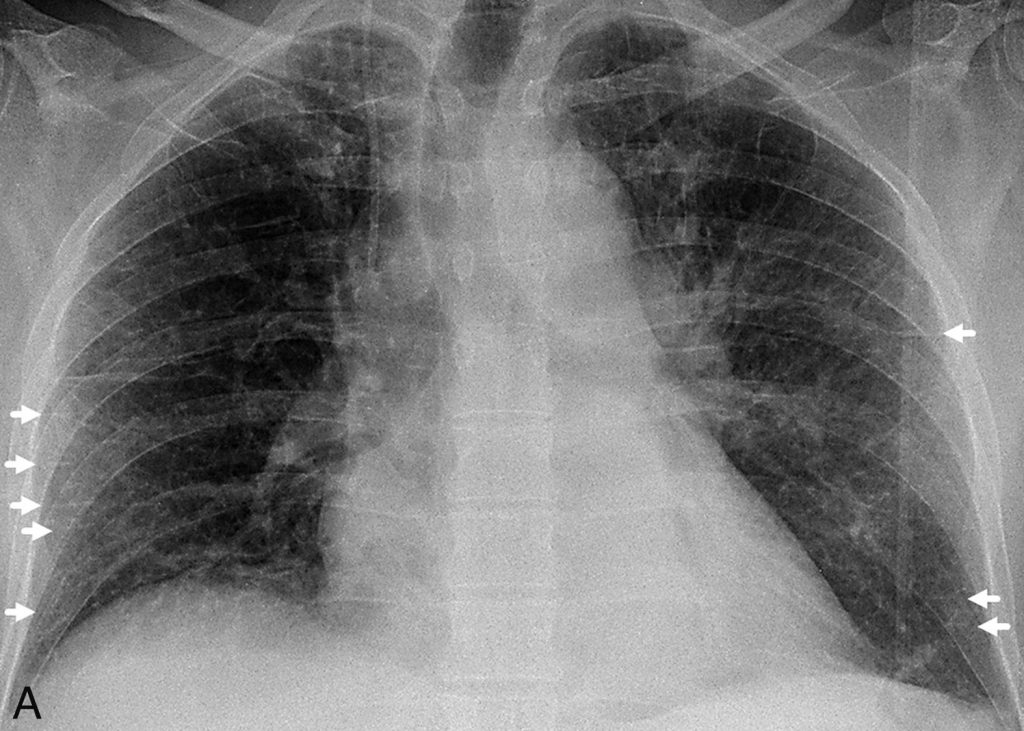
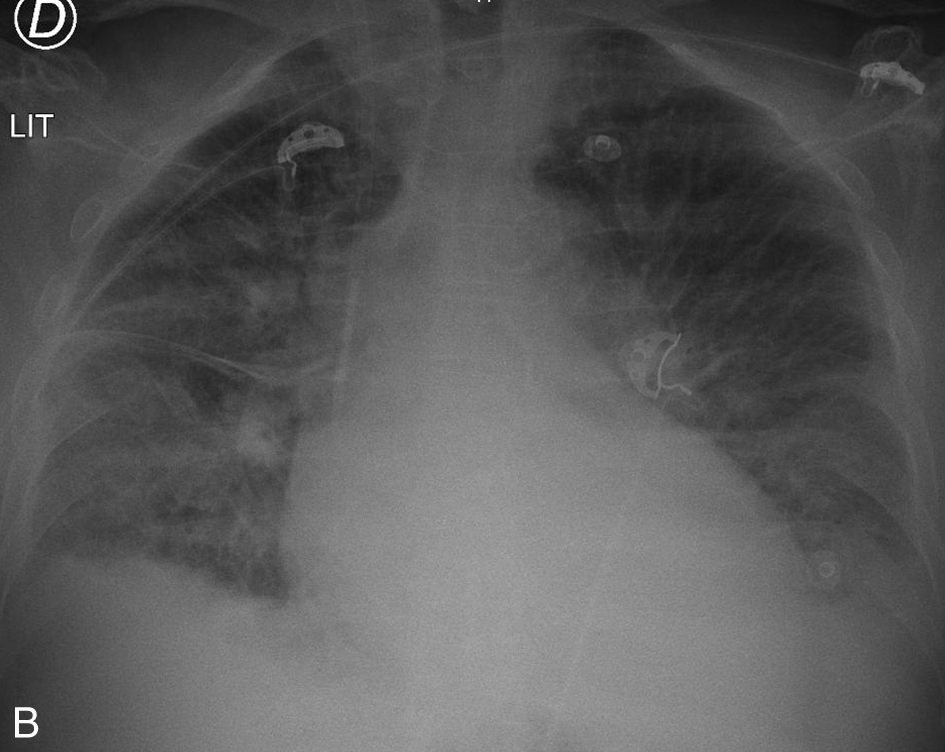

Fig. 93.1. Radiographie thoracique.
(A) Radiographie de thorax de face en position debout. Œdème pulmonaire cardiogénique associant un élargissement de la silhouette cardiaque et des lignes de Kerley de type B (flèches). (B) Radiographie de thorax de face en position couchée (autre patient). Œdème pulmonaire cardiogénique sévère associant un élargissement de la silhouette cardiaque, un épanchement pleural bilatéral (opacités basales à limites floues, effacement des culs-de-sac, épaississement de la petite scissure) et des opacités alvéolo-interstitielles bilatérales à prédominance péri-hilaire.
Source : CERF, CNEBMN, 2022.
B. Tomodensitométrie
Le scanner thoracique n’est normalement pas indiqué dans l’OAP cardiogénique typique car il montre les mêmes signes que sur la radiographie : épaississement péri-broncho-vasculaire, lignes septales (équivalent des lignes de Kerley), plages de « verre dépoli » ou de condensation parenchymateuse à prédominance péri-hilaire (figures 93.2 et 93.3).
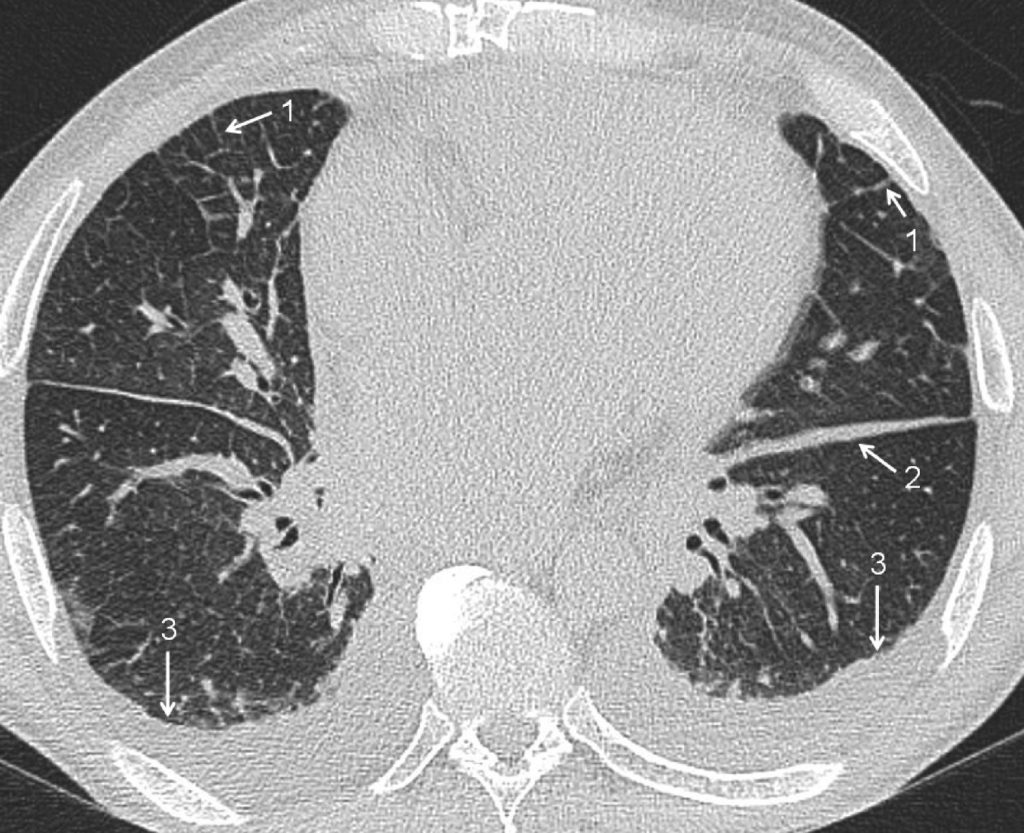

Fig. 93.2. Scanner thoracique.
Œdème pulmonaire cardiogénique. Cette coupe permet d’objectiver, outre la cardiomégalie, les signes d’œdème interstitiel : lignes septales (1), infiltration des scissures (2) et épanchement pleural bilatéral (3).
Source : CERF, CNEBMN, 2022.
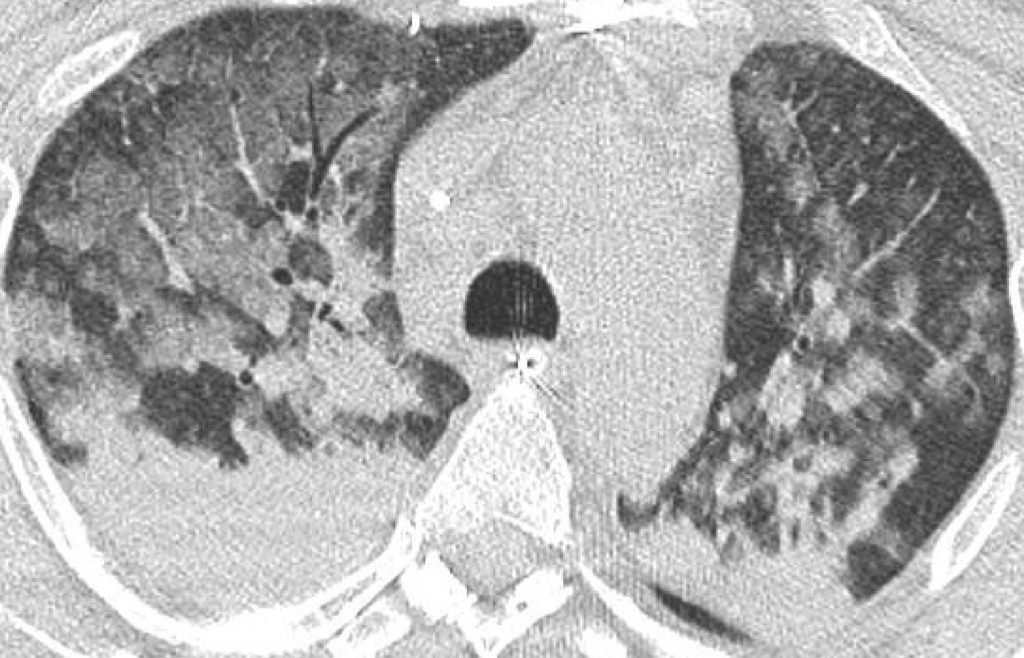

Fig. 93.3. Scanner thoracique.
Œdème pulmonaire non cardiogénique dans le cadre d’un syndrome de détresse respiratoire aiguë (SDRA). Opacités postérieures bilatérales qui correspondent non pas à de l’épanchement pleural mais à des condensations parenchymateuses déclives. Les régions antérieures et moyennes restent aérées malgré des plages de « verre dépoli » assez importantes.
Source : CERF, CNEBMN, 2022.
Points clés
- Une radiographie thoracique de face est toujours indiquée devant une insuffisance respiratoire aiguë.
- En cas de suspicion d’embolie pulmonaire, un angioscanner des artères pulmonaires doit être réalisé.