Plan de chapitre
ITEM 320 – Myélome multiple des os
I. Généralités
II. Stratégie d’exploration en imagerie
– A. Bilan d’extension
– B. Évaluation de la réponse thérapeutique
– C. Recherche de récidive
– D. Diagnostic différentie
III. Sémiologie
– A. Radiographies
– B. Scanner
– C. IRM
– D. TEP-TDM au 18FDG
Situations de départ
- 71 Douleur d’un membre (supérieur ou inférieur).
- 72 Douleur du rachis (cervical, dorsal ou lombaire).
- 193 Analyse de l’électrophorèse des protéines sériques.
- 221 Interprétation d’un myélogramme.
Item, hiérarchisation des connaissances
ITEM 320 – Myélome multiple des os
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition du myélome* | ||
| Définition | Pic d’aspect monoclonal et gammapathie monoclonale de signification indéterminée, MGUS* | ||
| Définition | Connaître la présentation clinique d’un myélome multiple, savoir qu’il existe des formes asymptomatiques* | ||
| Définition | Maladie de Waldenström* | ||
| Définition | Connaître les quatre critères CRAB : hypercalcémie, insuffisance rénale, anémie, lyse osseuse | ||
| Diagnostic positif | Connaître les principales circonstances de découverte d’un myélome* | ||
| Diagnostic positif | Connaître les examens complémentaires permettant de mettre en évidence une gammapathie monoclonale sérique ou urinaire* | ||
| Identifier une urgence | Connaître les trois types de complications rénales dans le cadre d’un myélome | Contre-indications de produit iodé | |
| Identifier une urgence | Identifier l’urgence thérapeutique de l’hypercalcémie* | ||
| Contenu multimédia | Connaître la présentation une lésion lytique de myélome à la radiographie | ||
I. Généralités
Le myélome est une hémopathie maligne due à la prolifération tumorale de plasmocytes monoclonaux dans la moelle osseuse. Le diagnostic est porté sur l’infiltration plasmocytaire au myélogramme ou à la biopsie ostéomédullaire, qui peut parfois être guidée par le scanner en cas d’infiltration focale. Le myélome multiple peut être précédé d’un plasmocytome solitaire. Dans la plupart des cas, il est précédé par une gammapathie monoclonale de signification indéterminée (MGUS, Monoclonal Gammopathy of Undetermined Significance) connue ou non.
Le myélome multiple asymptomatique (SMM, Smoldering Multiple Myeloma) représente un stade clinique intermédiaire entre MGUS et myélome multiple, ce dernier nécessitant un traitement. La détection d’une ou plusieurs lésions en imagerie au cours d’un SMM peut faire basculer la maladie en myélome multiple selon des critères précis :
- soit par la présence d’au moins une lésion osseuse lytique à la radio, au scanner ou à la TEP-TDM au 18FDG « corps entier » — critère B des critères CRAB (hyperCalcémie, insuffisance Rénale, Anémie, Bone lysis) ;
- soit la présence d’au moins deux lésions focales de plus de 5 mm à l’IRM « corps entier ».
II. Stratégie d’exploration en imagerie
A. Bilan d’extension

Afin d’évaluer l’atteinte osseuse, des examens d’imagerie doivent être réalisés. Ces examens serviront de référence initiale pour l’évaluation de la réponse au traitement.
Le bilan d’extension osseux du myélome ne repose plus sur les radiographies standards, remplacées désormais par le scanner « corps entier » faible dose ou par l’IRM, au moins rachis-bassin au mieux « corps entier », ou par la TEP-TDM au 18FDG. Une radiographie standard ou un scanner ciblé peut être réalisé(e) en plus pour caractériser une lésion cliniquement suspectée (radiographie de l’avant-bras, par exemple) et/ou en préciser les risques de complications locales (fracture pathologique, compression nerveuse).
L’imagerie hybride TEP-IRM, actuellement du domaine de la recherche, pourrait à l’avenir être particulièrement intéressante dans cette indication d’analyse lésionnelle « corps entier ».
1. Scanner

Cet examen permet de détecter des lésions osseuses lytiques (critère B des critères CRAB).
Le scanner est plus performant que les radiographies pour la recherche de fractures (figure 80.1). L’injection de produit de contracte n’est pas nécessaire pour le diagnostic et la caractérisation des lésions osseuses. Les patients présentant un myélome avec une protéinurie sont susceptibles de développer une néphropathie induite par les produits de contraste et représentent une population à risque. Dans les cas où un examen avec injection de produit de contraste serait indiqué, la balance bénéfice/risque devra être réfléchie et une méthode d’exploration alternative (échographie, IRM) sera privilégiée lorsque cela est possible.
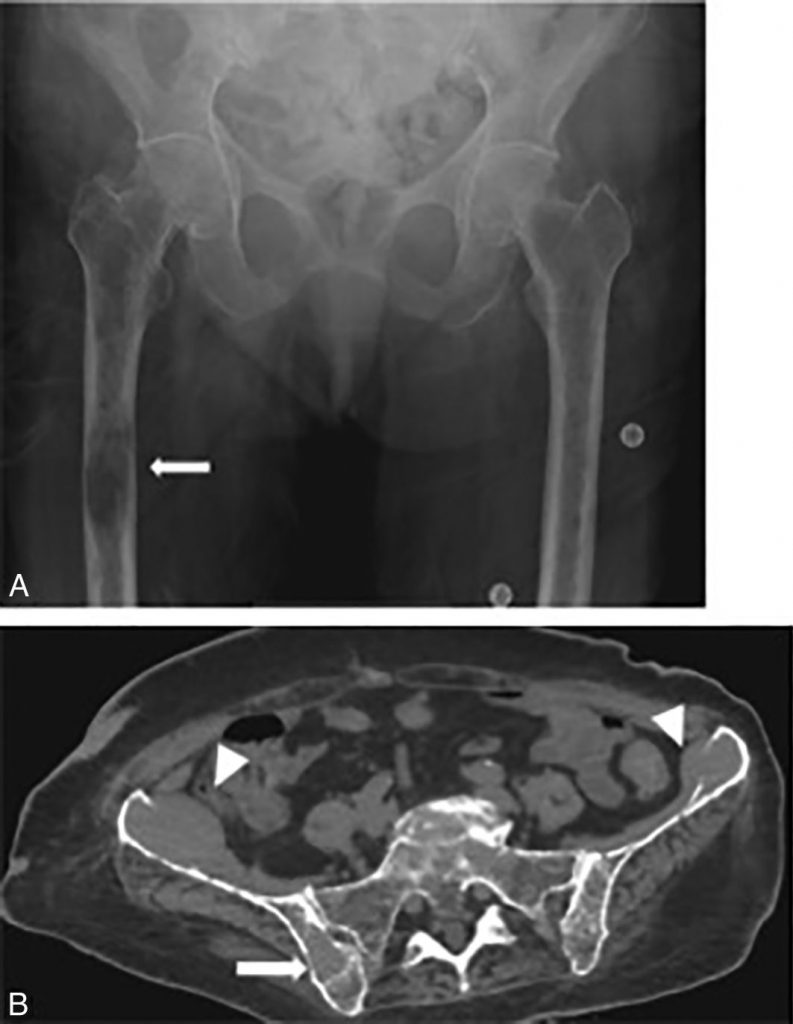
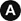
Fig. 80.1 Radiographie du bassin et du fémur de face (A) et scanner en coupes axiales du bassin (B) d’un patient atteint d’un myélome multiple.
Sur la radiographie, il existe de multiples petites lacunes ainsi qu’une volumineuse lésion lytique non cerclée (flèche). Sur le scanner, la graisse médullaire est remplacée par l’infiltration tumorale (flèche), avec par endroits une lyse de la corticale, sans aucune reconstruction, due à l’infiltration tissulaire qui bombe dans les parties molles.
Source : CERF, CNEBMN, 2022.
2. IRM

L’IRM peut montrer une infiltration médullaire alors que le scanner est normal.
L’IRM « corps entier » est l’imagerie de choix dans un myélome sans critère CRAB pour rechercher la présence de lésions focales ; un traitement est indiqué dès lors qu’il existe au moins deux lésions focales de plus de 5 mm. Le nombre de lésions focales en IRM a par ailleurs une valeur pronostique. En cas de plasmocytome, l’IRM « corps entier » permet de déterminer le caractère solitaire ou non du plasmocytome.
Sur le rachis, l’IRM permet d’évaluer le risque de compression neurologique en cas de fracture vertébrale (cf. chapitre 87 et chapitre 88). Elle doit être réalisée en urgence en cas de suspicion de compression médullaire et/ou radiculaire. Elle permet de différencier les fractures ostéoporotiques des fractures pathologiques. Elle permet d’évaluer les indications chirurgicales en cas de compression médullaire ou radiculaire et de poser les indications de cimentoplasties en cas de tassements, à visée antalgique et de consolidation (figure 80.2).
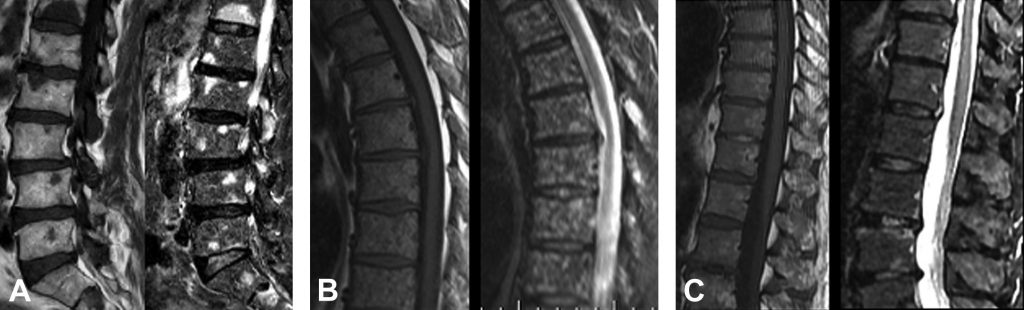

Fig. 80.2 Myélome.
IRM du rachis (coupe sagittale T1 et STIR) montrant trois formes d’infiltration médullaire ; les lésions apparaissent toutes en hyposignal T1 et en hypersignal STIR. Forme nodulaire (A) : lésions focales mesurant au moins 5 mm. Forme micronodulaire (B) : lésions de petite taille donnant un aspect tacheté de la moelle osseuse (« aspect poivre et sel »). Infiltration diffuse non nodulaire (C).
Source : CERF, CNEBMN, 2022.
3. TEP-TDM au 18FDG « corps entier »

La TEP-TDM au 18FDG est également considérée comme un outil performant pour le bilan initial des patients atteints de plasmocytome ou de myélome multiple, permettant la détection des lésions osseuses et des lésions extraosseuses, qui sont de mauvais pronostic (figure 80.3).
Remarque : La scintigraphie osseuse n’a aucun intérêt car il n’y a pas de fixation dans la très grande majorité des cas du fait de lésions uniquement ostéolytiques.
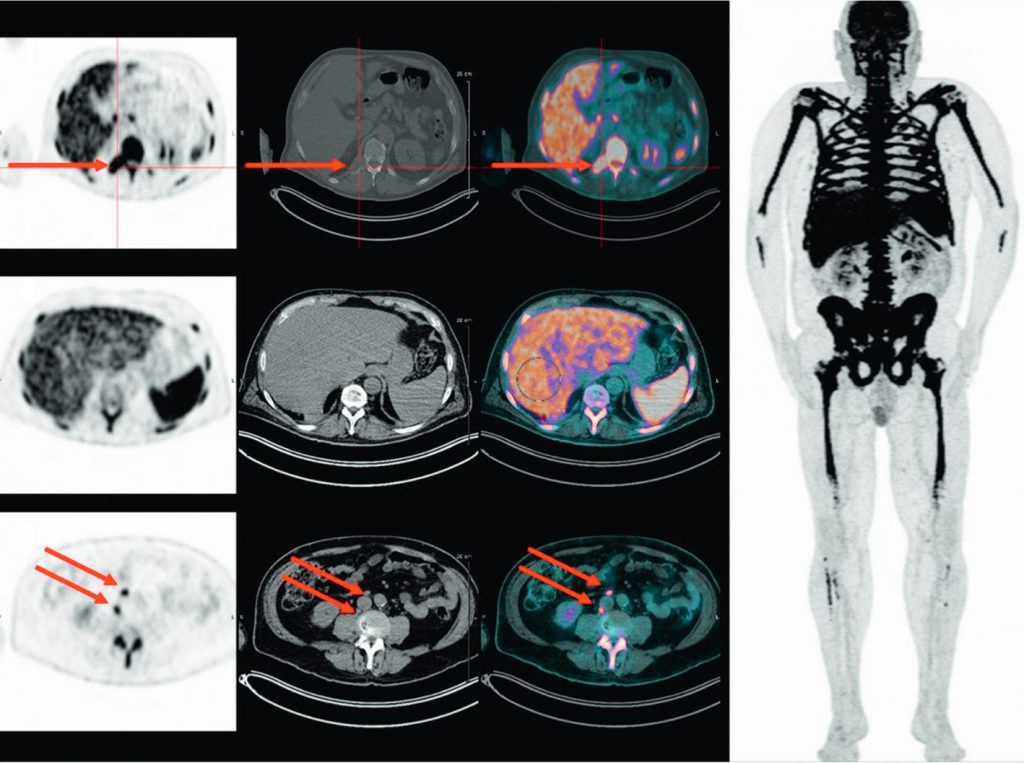

Fig. 80.3 TEP-TDM au 18FDG effectuée dans le cadre du bilan initial d’un myélome multiple.
La TEP-TDM au 18FDG montre une fixation très intense et pathologique du squelette et met en évidence des fixations extraosseuses, notamment lymphatiques et spléniques.
Source : CERF, CNEBMN, 2022.
B. Évaluation de la réponse thérapeutique
Le scanner du squelette n’a pas d’indication systématique.
- L’IRM et la TEP-TDM au 18FDG peuvent être utiles pour suivre la réponse au traitement en particulier si le myélome est non sécrétant.
- La TEP-TDM au 18FDG réalisée après l’induction chez les sujets éligibles à l’autogreffe a une valeur pronostique. Cet examen est complémentaire de la biologie pour détecter la maladie résiduelle.
C. Recherche de récidive

La TEP-TDM au 18FDG est considérée comme un outil performant dans le myélome multiple à la rechute, permettant la détection des lésions osseuses avec de très bonnes sensibilité et spécificité et aussi des lésions extraosseuses. La réalisation d’une TEP-TDM au 18FDG peut être proposée chez les patients suspects de rechute de myélome multiple.
D. Diagnostic différentiel
C’est celui des lésions lytiques multiples osseuses, en premier lieu les métastases (cf. chapitre 88).
III. Sémiologie
A. Radiographies
Elles sont parfois normales, surtout dans les atteintes vertébrales.
Les images caractéristiques sont des lacunes à l’emporte-pièce : lésions lytiques à bords nets sans condensation périphérique, souvent multiples (cf. figure 80.1A).
Les fractures pathologiques (non ostéoporotiques) sont secondaires à l’infiltration tumorale.
B. Scanner
Les images caractéristiques sont des lyses des corticales et des travées osseuses, souvent multiples, sans condensation périphérique, au sein desquelles la graisse médullaire osseuse est remplacée par des lésions de densité tissulaire (à peu près égale à celle du muscle) (cf. figure 80.1B).
C. IRM

Plusieurs types de lésions (cf. figure 80.2) apparaissant toutes en hyposignal T1 et hypersignal T2 peuvent être observés :
- nodulaires : lésions focales d’au moins 5 mm ;
- micronodulaires : lésions de petite taille donnant un aspect tacheté de la moelle osseuse (aspect « poivre et sel ») ;
- diffuses : infiltration diffuse homogène ou hétérogène de la moelle osseuse (remplacement médullaire complet).
D. TEP-TDM au 18FDG
Plusieurs types de lésions peuvent être détectés en TEP-TDM au 18FDG sous forme d’hyperfixations d’intensité variable :
- lésions focales osseuses avec ou sans ostéolyse en regard ;
- atteinte ostéomédullaire diffuse ;
- lésions paramédullaires ;
- lésions extramédullaires.
Points clés
- Le bilan osseux du myélome se fait par le scanner « corps entier » faible dose, ou l’IRM au moins du rachis et du bassin au mieux « corps entier », ou la TEP-18FDG.
- Les radiographies ne sont plus indiquées dans le bilan systématique osseux du myélome.