Plan de chapitre
ITEM 340 – Accidents vasculaires cérébraux
I. Généralités
– A. AVC ischémique
– B. Hématome cérébral
– C. Thrombose veineuse cérébrale
II. Stratégie d’exploration en imagerie
III. Sémiologie
– A. AVC ischémique artériel
– B. Hématome intracérébral
– C. Thrombose veineuse cérébrale
Situations de départ
- 28 Coma et troubles de conscience.
- 66 Apparition d’une difficulté à la marche.
- 121 Déficit neurologique sensitif et/ou moteur.
- 134 Troubles du langage et/ou phonation.
- 230 Rédaction de la demande d’un examen d’imagerie.
- 231 Demande d’un examen d’imagerie.
- 232 Demande d’explication d’un patient sur le déroulement, les risques et les bénéfices attendus d’un examen d’imagerie.
- 233 Identifier/reconnaître les différents examens d’imagerie (type, fenêtre, séquences, incidences,injection).
Item, hiérarchisation des connaissances
ITEM 340 – Accidents vasculaires cérébraux
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Connaître la définition et la classification des AVC* | Ischémique (constitué et transitoire), hémorragique et veineux | |
| Prévalence, épidémiologie | Connaître les facteurs de risque des AVC* | Facteurs de risque des AVC ischémiques et hémorragiques, leur importance relative et les risques vasculaires ultérieurs après un AVC (récidive, risque cardiaque) | |
| Identifier une urgence | Connaître l’urgence diagnostique et thérapeutique des accidents vasculaires cérébraux* | ||
| Éléments physiopathologiques | Connaître la physiopathologie de l’ischémie cérébrale* | Zone centrale, zone périphérique (zone de pénombre) | |
| Diagnostic positif | Connaître les arguments cliniques diagnostiques en faveur des infarctus cérébraux constitués, accident ischémique transitoire, hémorragies intraparenchymateuses* | Savoir faire préciser l’anamnèse au patient ou à son entourage et savoir chercher les signes neurologiques de localisation (territoire cérébral antérieur, territoire cérébral moyen, territoire cérébral postérieur, du tronc cérébral et du cervelet) | |
| Diagnostic positif | Énumérer les arguments du diagnostic de dissection d’une artère à destinée cérébrale* | ||
| Diagnostic positif | Énumérer les arguments du diagnostic de thrombophlébite cérébrale* | ||
| Diagnostic positif | Connaître les signes de gravité d’un AVC* | ||
| Étiologie | Connaître les principales causes d’AVC ischémiques* | ||
| Étiologie | Connaître les principales causes d’AVC hémorragiques* | ||
| Examens complémentaires | Connaître la stratégie d’explorations complémentaires à la phase aiguë d’un accident vasculaire cérébral | ||
| Examens complémentaires | Connaître le bilan étiologique de première ligne d’un AVC ischémique et d’un AVC hémorragique | ||
| Contenu multimédia | Exemple d’AVC ischémique en phase aiguë en IRM | ||
| Contenu multimédia | Exemple d’AVC hémorragique profond en phase aiguë en TDM | ||
| Prise en charge | Connaître les actions à réaliser lors de la phase préhospitalière* | Notification préhospitalière de tous les acteurs prenant en charge le patient | |
| Prise en charge | Connaître les principes de la prise en charge à la phase aiguë de l’AVC ischémique* | Thrombolyse, thrombectomie | |
| Prise en charge | Connaître les mesures mises en œuvre dans la prévention primaire et secondaire* | Facteurs de risque vasculaire et handicaps moteurs, cognitifs et sensoriels | |
| Suivi et/ou pronostic | Connaître le pronostic fonctionnel et vital des AVC* | ||
| Suivi et/ou pronostic | Connaître les principes de l’évaluation du rapport bénéfice/risque de la prise en charge d’un patient atteint d’AVC* | Transmission d’une information éclairée, prise en compte d’éventuelles directives anticipées en cas d’évolution défavorable | |
I. Généralités
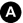
Les accidents vasculaires cérébraux (AVC) sont caractérisés par la survenue brutale d’un déficit neurologique focal en rapport avec une pathologie vasculaire cérébrale d’origine ischémique ou hémorragique :
- AVC ischémiques ;
- AVC hémorragiques : hématomes cérébraux intraparenchymateux ;
- AVC veineux : thromboses veineuses cérébrales.
A. AVC ischémique
Les AVC ischémiques résultent d’une occlusion artérielle cérébrale responsable d’un arrêt brutal de la perfusion cérébrale dans le territoire vasculaire alimenté par cette artère.
B. Hématome cérébral
Les hématomes cérébraux, ou intraparenchymateux, correspondent à une collection de sang à l’intérieur du parenchyme cérébral. Les étiologies les plus fréquentes sont l’hypertension artérielle, les malformations artérioveineuses cérébrales, les anévrismes rompus, les tumeurs intracrâniennes, l’angiopathie amyloïde chez le sujet âgé, les thromboses veineuses cérébrales, les traitements anticoagulants, les troubles de la coagulation et la prise de toxiques.
C. Thrombose veineuse cérébrale
Les thromboses veineuses cérébrales (TVC) touchent un ou plusieurs sinus veineux intracrâniens et/ou veines corticales ou profondes. Ces thromboses peuvent être responsables d’une atteinte parenchymateuse qui est parfois hémorragique. Ces AVC d’origine veineuse sont plus rares, touchent plus souvent des femmes jeunes, notamment en post-partum. Contrairement aux AVC d’origine artérielle, la sémiologie des TVC est rarement brutale et le plus souvent d’installation subaiguë ou chronique. Le signe clinique le plus fréquent est la céphalée, parfois associée à un déficit neurologique focal ou à des crises d’épilepsie en cas d’atteinte parenchymateuse.
Les accidents vasculaires cérébraux (AVC) sont caractérisés par la survenue brutale d’un déficit neurologique focal en rapport avec une pathologie vasculaire cérébrale d’origine ischémique ou hémorragique :
- AVC ischémiques ;
- AVC hémorragiques : hématomes cérébraux intraparenchymateux ;
- AVC veineux : thromboses veineuses cérébrales.
A. AVC ischémique
Les AVC ischémiques résultent d’une occlusion artérielle cérébrale responsable d’un arrêt brutal de la perfusion cérébrale dans le territoire vasculaire alimenté par cette artère.
B. Hématome cérébral
Les hématomes cérébraux, ou intraparenchymateux, correspondent à une collection de sang à l’intérieur du parenchyme cérébral. Les étiologies les plus fréquentes sont l’hypertension artérielle, les malformations artérioveineuses cérébrales, les anévrismes rompus, les tumeurs intracrâniennes, l’angiopathie amyloïde chez le sujet âgé, les thromboses veineuses cérébrales, les traitements anticoagulants, les troubles de la coagulation et la prise de toxiques.
C. Thrombose veineuse cérébrale
Les thromboses veineuses cérébrales (TVC) touchent un ou plusieurs sinus veineux intracrâniens et/ou veines corticales ou profondes. Ces thromboses peuvent être responsables d’une atteinte parenchymateuse qui est parfois hémorragique. Ces AVC d’origine veineuse sont plus rares, touchent plus souvent des femmes jeunes, notamment en post-partum. Contrairement aux AVC d’origine artérielle, la sémiologie des TVC est rarement brutale et le plus souvent d’installation subaiguë ou chronique. Le signe clinique le plus fréquent est la céphalée, parfois associée à un déficit neurologique focal ou à des crises d’épilepsie en cas d’atteinte parenchymateuse.
II. Stratégie d’exploration en imagerie
Le rôle de l’imagerie est de confirmer le diagnostic clinique d’AVC, de différencier les AVC ischémiques des AVC hémorragiques et de rechercher l’étiologie de l’AVC.
L’IRM est l’examen clé du diagnostic d’un AVC.
Devant des signes d’AVC aigu, une IRM — ou à défaut un scanner — doit être réalisée en urgence : « Les patients ayant des signes évocateurs d’un AVC doivent avoir très rapidement une imagerie cérébrale, autant que possible par IRM. » (HAS, 2009).
Le scanner sans injection de produit de contraste iodé et l’IRM permettent tous deux de différencier un AVC ischémique d’un AVC hémorragique, ce qui n’est pas possible de façon fiable sur les seules données cliniques. L’IRM, grâce à la séquence de diffusion, est plus sensible qu’un scanner pour détecter un AVC ischémique à la phase aiguë dès la 1re heure. En cas d’AVC ischémique, les séquences vasculaires obtenues en IRM ou en scanner permettent de rechercher une occlusion artérielle responsable de cet AVC.
En cas d’AVC ischémique et en l’absence de contre-indication, une thrombolyse peut être proposée dans un délai de 4 heures 30 après l’installation du déficit. En cas d’occlusion artérielle proximale récente de moins de 6 heures, la thrombectomie mécanique associée ou non à la thrombolyse IV améliore de façon importante le pronostic clinique ; ce délai de 6 heures peut être étendu chez certains patients à partir des données de l’imagerie avancée.
L’accident ischémique transitoire (AIT) est défini par un épisode bref de dysfonction neurologique due à une ischémie focale cérébrale ou rétinienne sans lésion cérébrale identifiable en imagerie.
En cas d’hématome, l’imagerie permet de distinguer les hématomes profonds (noyaux gris centraux, tronc cérébral) des hématomes lobaires. Cette distinction est importante pour orienter le bilan étiologique et discuter l’indication de réaliser des explorations vasculaires complémentaires (angioscanner, angiographie par résonance magnétique, voire angiographie) à la recherche d’une cause vasculaire focale :
- un hématome lobaire ou intraventriculaire doit faire rechercher une cause vasculaire sous-jacente quel que soit l’âge ; en particulier, un hématome lobaire doit faire rechercher une malformation vasculaire, une thrombophlébite et, chez le sujet âgé, une angiopathie amyloïde.
- un hématome profond doit faire rechercher une cause vasculaire sous-jacente uniquement chez le sujet jeune non hypertendu.
III. Sémiologie
A. AVC ischémique artériel

En IRM, l’ischémie cérébrale est visible dès la première heure sur les séquences de diffusion sous l’aspect d’un hypersignal correspondant à un territoire vasculaire artériel (figure 50.1). Ces anomalies apparaissent plus tardivement (au-delà de 6 heures) sur la séquence T2/FLAIR, ce qui permet de dater les AVC du réveil. L’angiographie par résonance magnétique montre les artères circulantes, alors que l’artère occluse n’est pas visualisée.
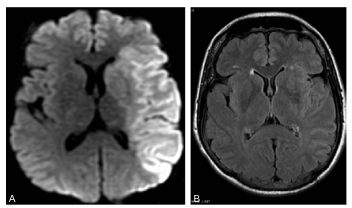

Fig. 50.1 Signes d’AVC ischémique en phase aiguë en IRM.
IRM réalisée à 3 heures de l’installation du déficit. La coupe axiale pondérée en diffusion (A) montre très nettement une plage en hypersignal à contours bien limités touchant la substance blanche et la substance grise et correspondant au territoire superficiel et profond de l’artère cérébrale moyenne gauche. Ces anomalies sont à peine visibles sur la séquence FLAIR (B).
Source : CERF, CNEBMN, 2022.

Fig. 50.2 Signes d’AVC ischémique en phase aiguë au scanner.
Examen sans injection de produit de contraste iodé réalisé à 6 heures de l’installation du déficit. Les coupes axiales réalisées au niveau temporal (A) et insulaire (B) montrent une hypodensité homogène touchant la substance grise et la substance blanche, à contours bien limités, discrètement expansive, avec effacement des sillons corticaux, dessinant le territoire de l’artère cérébrale moyenne droite. Hyperdensité spontanée de l’artère cérébrale moyenne thrombosée (flèches).
Source : CERF, CNEBMN, 2022.
B. Hématome intracérébral
En scanner, le diagnostic est facile : l’hématome apparaît comme une hyperdensité spontanée (sans injection de produit de contraste iodé) intracérébrale responsable d’un effet de masse variable (figures 50.3 et 50.4) pouvant entraîner des signes d’engagement.
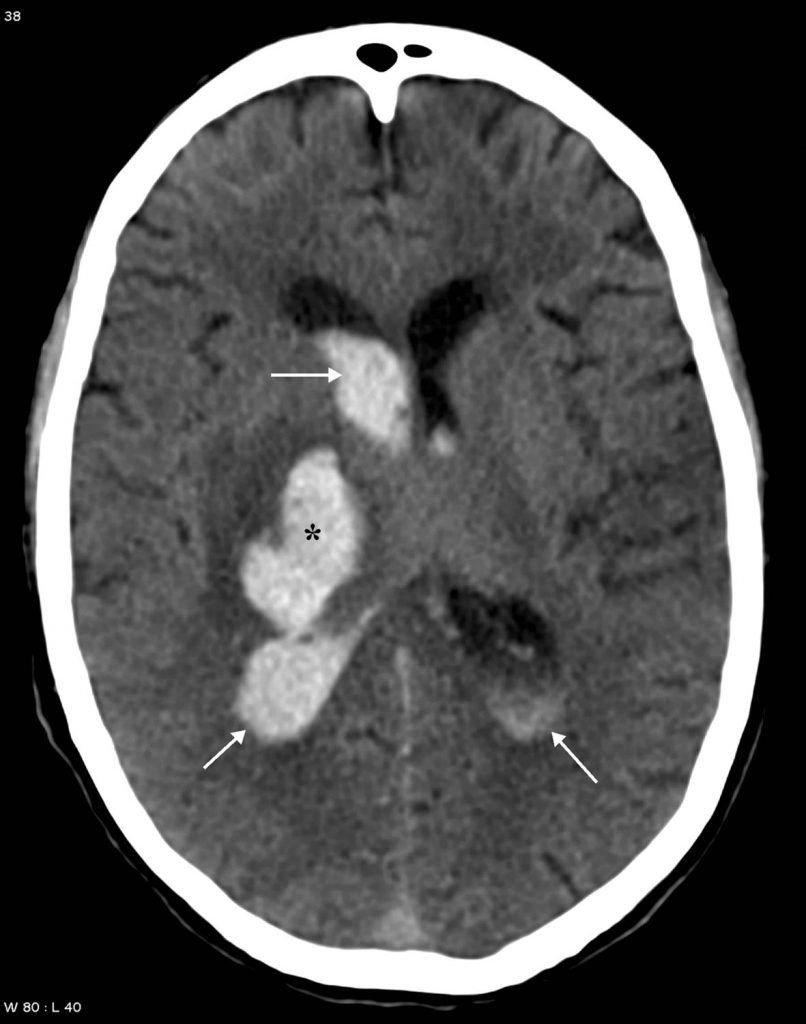

Fig. 50.3 Hématome profond chez un patient âgé hypertendu en scanner.
Coupe axiale sans injection de produit de contraste iodé : hyperdensité spontanée (∗) de la région des noyaux gris centraux à droite. Rupture de cet hématome dans le carrefour ventriculaire droit entraînant une hémorragie intraventriculaire avec dilatation ventriculaire (flèches). Pas d’indication à la réalisation d’explorations vasculaires complémentaires.
Source : CERF, CNEBMN, 2022.
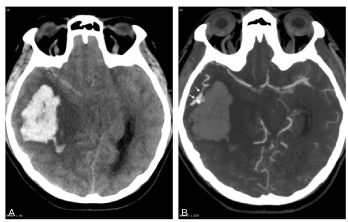

Fig. 50.4 Hématome lobaire chez un sujet jeune non hypertendu en scanner.
Coupe axiale sans injection (A) : hyperdensité spontanée temporale droite responsable d’un effet de masse important. L’angioscanner (B) retrouve une prise de contraste serpigineuse (flèches) à la partie antérolatérale de l’hématome correspondant à une malformation artérioveineuse.
Source : CERF, CNEBMN, 2022.
En IRM, l’hématome est une lésion bien limitée mais de signal variable en fonction de la séquence et du stade.
Le caractère profond (figure 50.3) ou lobaire (figure 50.4) de l’hématome doit être précisé.
L’hématome peut être associé à :
- une hémorragie intraventriculaire (souvent responsable d’une dilatation ventriculaire) ;
- une hémorragie sous-arachnoïdienne devant faire rechercher un anévrisme rompu.
C. Thrombose veineuse cérébrale
En IRM, le sinus thrombosé apparaît en hypersignal sur les séquences pondérées en T1, en T2 et en FLAIR. Après injection de gadolinium, le rehaussement des parois dure-mériennes du sinus contraste avec le défaut d’opacification de sa lumière thrombosée (figure 50.5A) : c’est le signe du « delta vide ». En angiographie par résonance magnétique veineuse, les sinus perméables sont bien visibles alors qu’un sinus thrombosé n’est plus visible (figure 50.5B). En cas d’atteinte parenchymateuse apparaissent des lésions, le plus souvent cortico-sous-corticales, en hypersignal en T2/FLAIR, parfois hémorragiques.
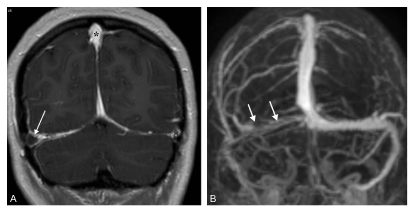

Fig. 50.5 Thrombose du sinus latéral droit en IRM.
Coupe frontale pondérée en T1 avec injection (A) : opacification normale des sinus sagittal supérieur et latéral gauche (∗), défaut d’opacification du sinus latéral droit thrombosé (flèche), réalisant un signe du « delta vide ». L’angiographie par résonance magnétique veineuse (B) retrouve le défaut d’opacification du sinus latéral droit (flèches).
Source : CERF, CNEBMN, 2022.
En scanner, le thrombus récent est spontanément hyperdense mais cette hyperdensité régresse en quelques jours. Sur les coupes avec injection de produit de contraste iodé, on retrouve le signe du « delta vide » au niveau du sinus thrombosé : hypodensité du thrombus moulé par la prise de contraste des parois du sinus (figure 50.6).
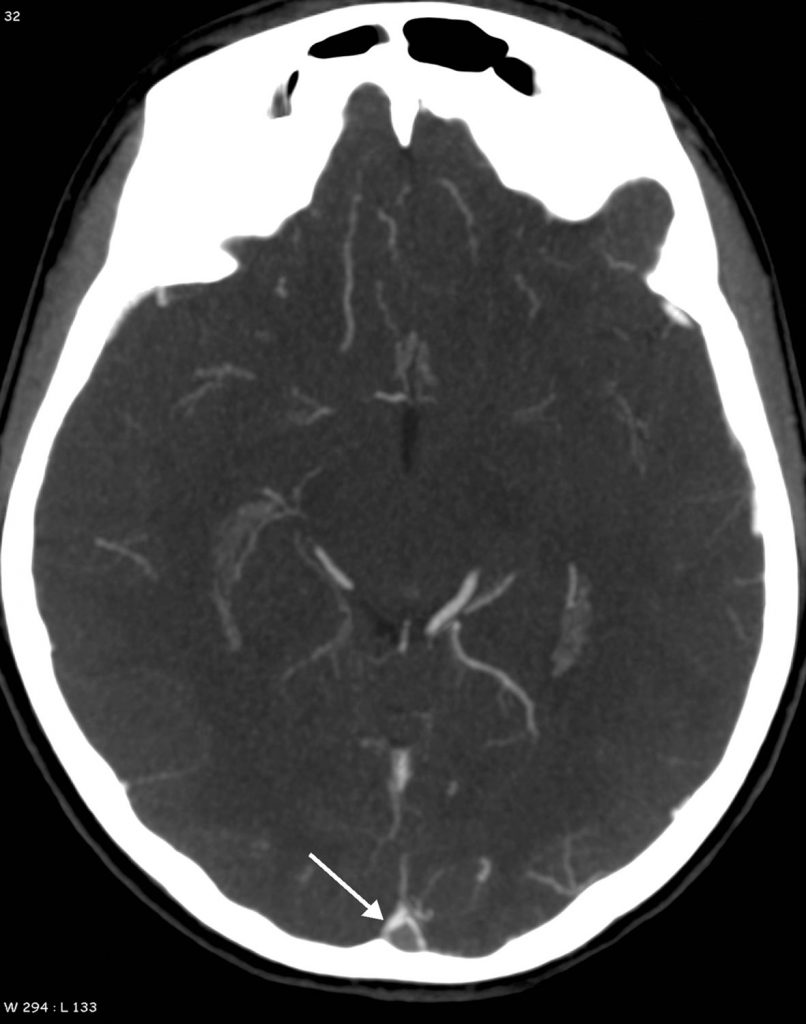

Fig. 50.6 Thrombose du sinus sagittal supérieur en scanner.
Coupe axiale après injection de produit de contraste iodé : signe du « delta vide » au niveau du sinus sagittal supérieur thrombosé (flèche) : le thrombus hypodense est moulé par les parois du sinus qui prennent le contraste.
Source : CERF, CNEBMN, 2022.
Points clés
- L’IRM est l’examen clé du diagnostic d’un accident vasculaire cérébral.
- Scanner sans injection de produit de contraste iodé et IRM permettent de différencier un AVC ischémique d’un hématome.
- Hématome en scanner : collection intraparenchymateuse spontanément hyperdense.
- Séquence de diffusion très sensible pour détecter un accident ischémique dès la 1re heure : plage en hypersignal, diffusion à limites nettes correspondant à un territoire vasculaire artériel.
- AIT : absence de lésion en rapport avec les signes déficitaires visible en imagerie.
- Étiologies différentes des hématomes profonds et lobaires.
Références

https://wwwhas-sante.fr/portail/upload/application/pdf/2009-07/avc_prise_en_charge_precoce_-_synthese_des_recommandations.pdf

https://wwwhas-sante.fr/portail/upload/application/pdf/2009-07/avc_prise_en_charge_precoce_-_algorithme.pdf