Plan de chapitre
ITEM 301 – Tumeurs du côlon et du rectum
I. Généralités
II. Stratégie d’exploration en imagerie initiale du cancer du côlon
III. Stratégie d’exploration en imagerie de surveillance après traitement
IV. Stratégie d’exploration en imagerie pour le dépistage du cancer du côlon
V. Stratégie d’exploration en imagerie initiale du cancer du rectum
VI. Imagerie typique des cancers du côlon et du rectum
Situations de départ
- 8 Masse abdominale.
- 10 Méléna/rectorragie.
- 17 Amaigrissement.
- 21 Asthénie.
- 30 Dénutrition.
- 224 Découverte d’une anomalie abdominale à l’examen d’imagerie médicale.
- 297 Consultation de suivi en cancérologie.
- 327 Annonce d’une maladie grave au patient et/ou à sa famille.
- 233 Identifier/reconnaître les différents examens d’imagerie (type, fenêtre, séquences, incidences, injection).
Item, hiérarchisation des connaissances
ITEM 301 – Tumeurs du côlon et du rectum
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Connaître les principaux types histologiques des tumeurs bénignes et malignes coliques* | Polype hyperplasique et adénome/ adénocarcinome colique | |
| Étiologie | Connaître la liste des principales lésions coliques augmentant le risque de survenue ultérieure d’un cancer* | Séquence dysplasie-cancer (adénomes, MICI, polyposes) | |
| Examens complémentaires | Connaître le vocabulaire permettant de comprendre un compte rendu ACP de tumeur colorectale | Éléments diagnostiques et pronostiques essentiels (stade I/II/III, degré de différenciation) | |
| Définition | Définitions des polypes et des polyposes* | ||
| Suivi et/ou pronostic | Connaître la filiation adénome-cancer* | ||
| Diagnostic positif | Circonstances de découverte* | ||
| Suivi et/ou pronostic | Connaître le rythme de surveillance en fonction du nombre et de la taille des adenomes* | ||
| Prévalence, épidémiologie | Épidémiologie descriptive : incidences et prévalence du cancer du rectum* | Connaître les incidences et prévalence du cancer du côlon et du rectum | |
| Étiologie | Épidémiologie analytique : facteurs de risque* | Lister les facteurs de risque du cancer du côlon et du rectum | |
| Prise en charge | Épidémiologie analytique : indication d’un test génétique* | Détailler les indications d’un test génétique et d’une consultation d’oncogénétique du syndrome de Lynch | |
| Définition | Épidémiologie analytique : polypose adénomateuse familiale (PAF)* | Décrire de manière succinte la polypose adénomateuse familiale | |
| Diagnostic positif | Examen clinique* | Décrire les différentes étapes de l’examen clinique | |
| Examens complémentaires | Examens complémentaires de première intention | Décrire les examens pour confirmer le diagnostic positif et pour évaluer l’extension de la maladie | |
| Examens complémentaires | Examens complémentaires endoscopiques et radiologiques | Détailler la réalisation et le rôle de l’IRM pelvienne et de l’écho-endoscopie | |
| Examens complémentaires | Connaître la stratégie d’exploration en imagerie initiale du cancer du côlon | Scanner thoraco-abdomino-pelvien = examen de référence L’IRM n’est pas indiquée pour explorer un cancer du côlon, mais pourra être utile pour un complément d’exploration de lésions hépatiques | |
| Prise en charge | Cancers localisés et principes de traitement* | Énumérer les grands principes de traitement et les types de traitement des cancers localisés du rectum et du côlon | |
I. Généralités
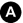
Le diagnostic des tumeurs du côlon et du rectum est réalisé par la coloscopie ou la rectoscopie avec biopsie. L’imagerie du cancer du côlon et du rectum a donc plutôt une place dans le bilan d’extension initial pour définir la stratégie thérapeutique, puis dans la surveillance et le suivi oncologique. C’est la stratégie d’utilisation des moyens d’imagerie qui est importante à connaître ici.
Les situations sont différentes pour le cancer du côlon et le cancer du rectum.
II. Stratégie d’exploration en imagerie initiale du cancer du côlon
C’est le scanner thoraco-abdomino-pelvien qui est la technique de référence pour visualiser directement la tumeur sur le cadre colique et apprécier l’importance de son extension locale dans la graisse du mésocôlon ou l’envahissement d’un organe de voisinage. Le scanner permet également de faire le bilan d’extension à distance à la recherche de métastases (principalement lymphatiques, hépatiques ou pulmonaires) (figure 15.1 et voir figure 16.5 au chapitre suivant).
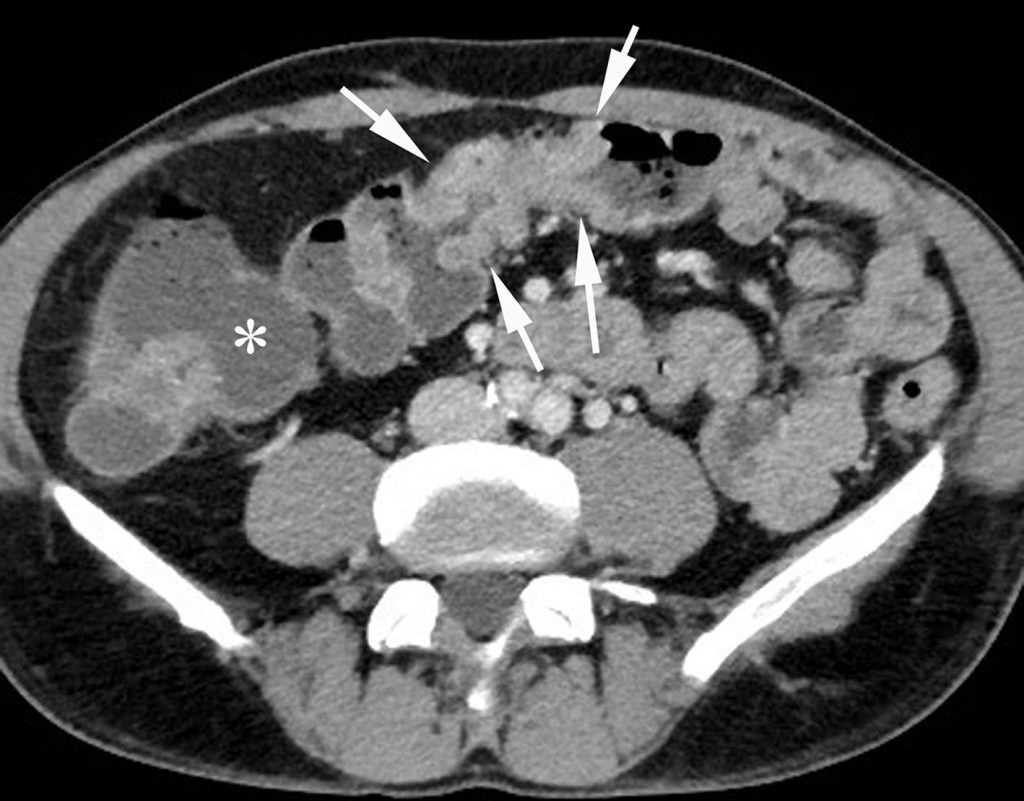

Fig. 15.1. TDM après injection d’une tumeur sténosante du côlon transverse (flèches).
La coupe objective un épaississement pariétal circonférentiel siège d’une prise de contraste de la paroi à l’origine d’une sténose de la lumière du côlon transverse avec stase en amont (∗).
Source : CERF, CNEBMN, 2022.
La TEP-TDM au 18FDG est indiquée s’il existe des anomalies suspectes de métastases notamment au niveau hépatique ou dans le contexte de métastases connues et résécables, afin de s’assurer de l’absence d’autres sites métastatiques (figure 15.2).

Fig. 15.2. Images TEP au 18FDG en MIP (A) et fusionnée à la TDM en coupes axiales (B, C) réalisées dans le cadre du bilan d’extension d’un adénocarcinome colique, montrant la localisation primitive (flèches rouges) et une hyperfixation pathologique intrahépatique en rapport avec une localisation métastatique (flèches jaunes).
Source : CERF, CNEBMN, 2022.
L’IRM n’est pas indiquée pour explorer un cancer du côlon, mais pourra être utile pour un complément d’exploration de lésions hépatiques (cf. chapitre 16).
III. Stratégie d’exploration en imagerie de surveillance après traitement

Outre l’examen clinique et la coloscopie effectuée à 2 ou 3 ans puis à 5 ans, la surveillance est fondée sur un scanner abdominopelvien réalisé à intervalle régulier (tous les 3 à 6 mois pendant 3 ans puis tous les 6 mois pendant 2 ans) complété par un scanner thoracique annuel pendant 5 ans.
La TEP-TDM au 18FDG (figure 15.3) est recommandée :
- en cas de suspicion de récidive, notamment en cas d’ascension isolée de l’ACE ;
- dans le bilan préopératoire des récidives locales et métastatiques.
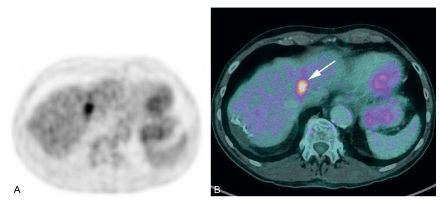

Fig. 15.3. Images TEP au 18FDG (A) et TEP au 18FDG fusionnée à la TDM (B) en coupes axiales réalisées dans le cadre d’une élévation des marqueurs tumoraux ACE et CA19-9 chez un patient aux antécédents d’adénocarcinome colique traité, montrant une hyperfixation pathologique intrahépatique en rapport avec une récidive métastatique (flèche).
Source : CERF, CNEBMN, 2022.
IV. Stratégie d’exploration en imagerie pour le dépistage du cancer du côlon
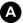
En France, le dépistage systématique du cancer du côlon consiste en la réalisation tous les 2 ans de 50 à 74 ans d’un test immunologique à la recherche de sang dans les selles, suivi d’une coloscopie optique en cas de résultat positif. Une technique particulière de scanner abdominopelvien, appelée coloscopie virtuelle, effectuée après préparation du côlon pour éliminer les matières fécales, distension par gonflage au CO2 et reconstruction 3D de la lumière, permet également de mettre en évidence les petites tumeurs et les polypes précancéreux sur la muqueuse du cadre colique (figure 15.4). Cette technique ne permet cependant pas la réalisation de biopsie, mais elle peut être employée lorsqu’un patient présente des contre-indications à la coloscopie optique ou lorsque celle-ci est incomplète.
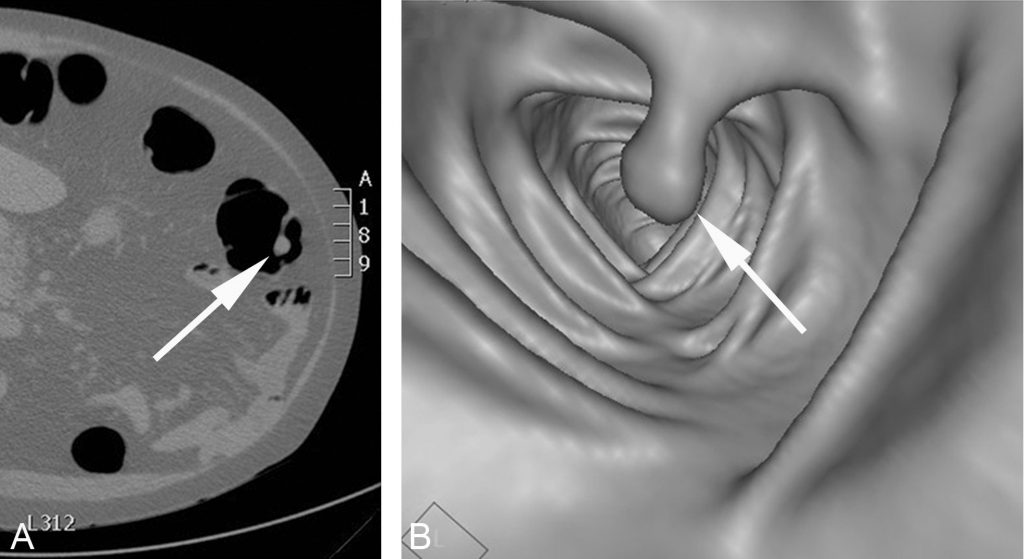

Fig. 15.4. Exemple de coloscopie virtuelle au scanner.
L’acquisition axiale après distension du côlon par insufflation de CO2 par l’anus montre un petit polype pédiculé (flèche) dans la lumière du côlon descendant (A). Ce polype est mieux visible sur la reconstruction 3D endoluminale du côlon imitant une image endoscopique (B).
Source : CERF, CNEBMN, 2022.
V. Stratégie d’exploration en imagerie initiale du cancer du rectum

C’est l’IRM du rectum qui est l’examen de référence pour faire le bilan d’extension locale du cancer du rectum. Elle permet de déterminer le stade T de la tumeur, c’est-à-dire sa profondeur d’envahissement au travers de la paroi rectale, ce qui va définir le type de traitement (chirurgie première ou radiochimiothérapie première) (figure 15.5A).
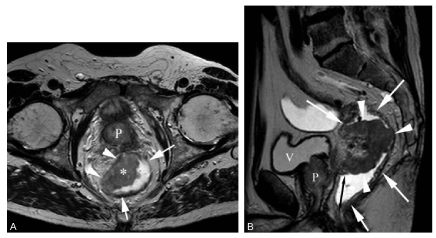

Fig. 15.5. IRM du rectum pour bilan d’un cancer du rectum.
Coupe axiale du rectum (flèche) en pondération T2 (A) qui montre l’absence d’extension de la tumeur (∗) en dehors de la paroi du rectum (têtes de flèches), tumeur qui reste à distance de la prostate (P). Coupe IRM en pondération T2 sagittale (B) du rectum (flèches) légèrement distendu par l’instillation intrarectale de gel échographique en hypersignal en pondération T2. Au sein de la lumière du rectum apparaît une tumeur bourgeonnante (têtes de flèches). Les rapports de la face antérieure de la tumeur avec la face postérieure de la vessie (V) et la face postérieure de la prostate (P) peuvent être bien appréciés, de même que la hauteur du pôle inférieur de la tumeur par rapport au sphincter (double flèche).
Source : CERF, CNEBMN, 2022.
L’IRM aide également à définir la distance entre le pôle inférieur de la tumeur et les sphincters situés à la jonction entre le rectum et le canal anal, qui va gouverner le type de chirurgie à effectuer (figure 15.5B).
L’écho-endoscopie par voie rectale permet également d’étudier la profondeur de l’atteinte tumorale lorsque celle-ci est limitée à l’épaisseur de la paroi rectale (T1 et T2) ; mais lorsque la tumeur déborde dans le mésorectum, c’est l’IRM qui est l’examen le plus précis.
Le scanner thoraco-abdomino-pelvien est l’examen de référence pour le bilan d’extension à distance à la recherche de métastases (principalement lymphatiques, hépatiques ou pulmonaires).
La TEP-TDM au 18FDG avant la radiothérapie en position de traitement peut également être proposée dans le cancer du rectum pour améliorer la délinéation des volumes d’irradiation et de surimpression.
VI. Imagerie typique des cancers du côlon et du rectum
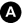
Les tumeurs se manifestent comme un épaississement irrégulier de la paroi avec un développement souvent intraluminal. L’envahissement de l’environnement du tube digestif permet de classer la tumeur dans le système TNM.
Points clés
- L’adénocarcinome du côlon ou du rectum est fréquent.
- Pour le cancer du rectum, l’IRM du rectum est l’examen de référence pour évaluer la localisation et l’extension en profondeur de la tumeur (le T de la classification TNM), qui déterminera la stratégie thérapeutique.
- Le scanner thoraco-abdomino-pelvien est l’examen de référence pour le cancer du côlon (évaluation de l’extension locale et à distance) et pour la recherche de métastases à distance du cancer du rectum.
- La surveillance après traitement des cancers du rectum et du côlon est effectuée par le scanner thoraco-abdomino-pelvien.
- La TEP-TDM au 18FDG est indiquée dans le bilan initial d’extension à distance et lors de la surveillance, en particulier pour la détection des récidives devant une réascension de la concentration plasmatique des marqueurs tumoraux.