Plan de chapitre
ITEM 154 – Infections bronchopulmonaires communautaires de l’adulte et de l’enfant
ITEM 147 – Fièvre aiguë chez l’enfant et l’adulte
ITEM 203 – Dyspnée aiguë et chronique
ITEM 204 – Toux chez l’enfant et chez l’adulte (avec le traitement)
ITEM 206 – Épanchement pleural liquidien
ITEM 207 – Opacités et masses intrathoraciques chez l’enfant et chez l’adulte
I. Généralités
II. Stratégie d’exploration en imagerie
III. Sémiologie
– A. Radiographie thoracique
– B. Échographie
– C. Tomodensitométrie
Situations de départ
- 20 Découverte d’anomalies à l’auscultation pulmonaire.
- 44 Hyperthermie/fièvre.
- 160 Détresse respiratoire aiguë.
- 162 Dyspnée.
- 163 Expectoration.
- 167 Toux.
- 178 Demande et prescription raisonnée d’un examen diagnostique.
- 231 Demande d’un examen d’imagerie.
Items, hiérarchisation des connaissances
ITEM 154 – Infections bronchopulmonaires communautaires de l’adulte et de l’enfant
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Savoir définir et identifier les cadres nosologiques des infections respiratoires basses (IRB) chez l’adulte et chez l’enfant* | (Trachéo)-bronchites aiguës, pneumonie franche lobaire aiguë (PFLA), pneumonies atypiques, pneumonies compliquées, abcès pulmonaires, pneumonies aiguës communautaires (PAC), pneumonies nosocomiales. Bronchiolite chez le nourrisson | |
| Étiologie | Connaître les principaux agents infectieux responsables des infections respiratoires basses et leur fréquence relative, chez l’adulte et chez l’enfant : pneumonies, bronchiolites et bronchites | Pneumocoque/légionelle/grippe, VRS dans les bronchiolites | |
| Physiopathologie | Comprendre la physiopathologie d’une infection respiratoire basse (pneumonie, bronchiolite, bronchite*) | ||
| Diagnostic positif | Savoir faire le diagnostic clinique des infections respiratoires basses (pneumonie, bronchiolite, bronchite*) | ||
| Diagnostic positif | Connaître les signes cliniques des infections respiratoires basses (pneumonie, bronchiolite, bronchite*) | ||
| Identifier une urgence | Savoir rechercher et reconnaître les signes de gravité cliniques et paracliniques* | Signes de détresse respiratoire aiguë et de choc + Savoir demander une radiographie de thorax (bilatéral, extensif, épanchement pleural) et un GDS artériel avec lactates (hypoxémie profonde, hypercapnie, hyperlactacidémie). Connaître la sémiologie clinique pédiatrique | |
| Examens complémentaires | Connaître les indications à la réalisation d’une radiographie de thorax chez l’adulte et chez l’enfant | (Indication rare pour la bronchiolite aiguë) | |
| Examens complémentaires | Savoir documenter microbiologiquement l’infection en fonction du tableau clinique et du terrain* | Examens de première intention à connaître et hiérarchiser en fonction de la gravité et d’épidémiologie (antigénuries, hémocultures, écouvillon NP pour PCR grippe) | |
| Examens complémentaires | Connaître la place de l’échographie pleuropulmonaire, en particulier en pédiatrie | ||
| Examens complémentaires | Connaître l’indication du scanner dans les infections respiratoires basses | ||
| Contenu multimédia | Radiographie de thorax avec pneumonie franche lobaire aiguë (PFLA) | ||
| Contenu multimédia | Radiographie thoracique de face : pleuropneumopathie de l’enfant | ||
| Prise en charge | Connaître les principes du traitement de première intention des infections respiratoires basses chez l’adulte et l’enfant* | Grandes lignes du traitement symptomatique (hiérarchisation des techniques d’oxygénation, kiné, etc.) et étiologique : savoir prescrire le traitement des infections respiratoires basses (critères de choix des molécules (antibiotiques…), voies d’administration, durée de traitement) selon le terrain et la présentation radioclinique ; sans la posologie. Savoir ne pas prescrire d’antibiotique (bronchite, bronchiolite) | |
| Prise en charge | Connaître les principes du traitement de la bronchite aiguë (pas d’antibiothérapie, pas d’AINS, pas d’antitussifs) | ||
| Prise en charge | Savoir réévaluer l’évolution et adapter la prise en charge en cas d’évolution défavorable* | Réévaluation à 48 heures en ambulatoire, changement de classe d’antibiotique si besoin | |
| Suivi et/ou pronostic | Connaître les principales complications des pneumopathies aiguës communautaires et des bronchiolites | ||
| Prévention | Connaître les principaux terrains à risque de pneumonie et les principes de la prévention vaccinale* | Indications des vaccins antipneumococcique et antigrippal | |
| Prévention | Connaître les mesures d’hygiène à adopter en collectivité* | Masque, lavage des mains, etc., particulièrement en pandémie grippale | |
ITEM 147 – Fièvre aiguë chez l’enfant et l’adulte
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition et mesure de la fièvre chez l’enfant et chez l’adulte* | Connaître les définitions : fièvre, aiguë ou prolongée et les méthodes de mesure | |
| Identifier une urgence | Identifier les situations d’urgence devant une fièvre aiguë chez l’adulte et chez l’enfant* | Savoir identifier : une hyperthermie maligne, les signes de gravité hémodynamique et neurologique, un contexte de voyage (paludisme), un terrain fragile (immunodéprimé…) | |
| Diagnostic positif | Conduire le diagnostic étiologique devant une fièvre chez l’enfant et chez l’adulte* | Savoir orienter selon l’âge, le terrain, l’anamnèse, les données épidémiologiques, les signes cliniques | |
| Examens complémentaires | Connaître les examens complémentaires de première intention (biologie et imagerie) utiles pour le diagnostic devant une fièvre aiguë de l’enfant et de l’adulte en fonction de l’orientation clinique | ||
| Prise en charge | Connaître les indications d’antibiothérapie urgente devant une fièvre sans diagnostic précis* | ||
| Prise en charge | Prise en charge symptomatique d’une fièvre de l’enfant et de l’adulte* | Connaître les principes de prise en charge, mesure physiques et traitement antipyrétique, savoir que la recherche de l’apyrexie ne constitue pas un objectif en soi et ne doit pas conduire à un traitement systématique | |
| Éléments physiopathologiques | Connaître les mécanismes physiopathologiques de la régulation thermique* | ||
| Prise en charge | Conduite à tenir devant une fièvre aiguë chez l’enfant de moins de 28 jours* | Indications d’hospitalisations | |
ITEM 203 – Dyspnée aiguë et chronique
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition de la dyspnée en général et plus particulièrement dyspnée inspiratoire/expiratoire* | ||
| Diagnostic positif | Connaître l’examen clinique d’un patient présentant une dyspnée* | ||
| Étiologie | Connaître les principales étiologies d’une dyspnée aiguë et leurs signes cliniques* | OAP, embolie pulmonaire, crise d’asthme, exacerbation d’une BPCO, pneumopathie, pneumothorax, SDRA, inhalation d’un corps étranger, œdème de Quincke, anémie aiguë | |
| Diagnostic positif | Connaître les signes de gravité devant une dyspnée aiguë* | Et savoir grader NYHA, MRC | |
| Diagnostic positif | Connaître les éléments d’orientation diagnostique face à une dyspnée chronique* | ||
| Étiologie | Connaître les signes d’orientation étiologique* | ||
| Examens complémentaires | Connaître les examens complémentaires de première intention en fonction du caractère aiguë ou chronique | ||
| Examens complémentaires | Connaître les examens complémentaires de seconde intention en fonction du caractère aiguë ou chronique* | ||
| Étiologie | Connaître les étiologies plus rares d’une dyspnée aiguë* | Pseudo-asthme cardiaque, tamponnade, états de choc, acidose métabolique, hyperthermies, sténoses trachéales, intoxication au CO, pneumocystose | |
| Étiologie | Connaître les principales étiologies cardiaque et pulmonaire d’une dyspnée chronique* | ||
| Suivi et/ou pronostic | Identifier les signes de gravité imposant des décisions thérapeutiques immédiates* | ||
| Prise en charge | Connaître les indications des examens radiologiques devant une dyspnée aiguë et chronique | ||
| Définition | Définition de la dyspnée* | Bien différencier la dyspnée de la détresse et l’insuffisance respiratoire | |
| Diagnostic positif | Dyspnée aiguë : éléments d’orientation étiologiques* | ||
| Identifier une urgence | Signes de gravité accompagnant la dyspnée aiguë* | ||
| Examens complémentaires | Connaître la stratégie d’exploration en imagerie devant une dyspnée aiguë de l’enfant | ||
| Examens complémentaires | Connaître les signes indirects sur une radiographie d’un corps étranger bronchique* | ||
| Contenu multimédia | Exemple de radiographie de face dans un contexte de corps étranger* | ||
ITEM 204 – Toux chez l’enfant et chez l’adulte (avec le traitement)
| Rang | Rubrique | Intitulé | Descriptif |
| Définition | Définition de la toux aiguë et chronique chez l’enfant et l’adulte* | Chronique après 4 semaines | |
| Éléments physiopathologiques | Mécanisme du réflexe de toux* | Récepteurs, description du réflexe, origine du taux chronique | |
| Identifier une urgence | Rechercher les signes de gravité devant une toux aiguë ou chronique* | ||
| Diagnostic positif | Connaître la sémiologie d’une toux et les signes associés à la toux* | ||
| Diagnostic positif | Toux aiguë de l’enfant et l’adulte : principales hypothèses diagnostiques* | Pas à Pas Toux fébrile de l’enfant | |
| Diagnostic positif | Toux chronique de l’enfant et l’adulte : principales hypothèses diagnostiques* | Pas à Pas Toux chronique de l’enfant | |
| Contenu multimédia | Exemples caractéristiques de radiographie thoracique | Dilatations des bronches, pneumopathie interstitielle, corps étranger | |
| Examens complémentaires | Connaître l’indication des examens d’imagerie devant une toux de l’enfant et de l’adulte | Connaître l’indication des examens d’imagerie devant une toux de l’enfant et de l’adulte | |
| Prise en charge | Traitement symptomatique de la toux* | ||
| Prise en charge | Éléments de prise en charge étiologique* | ||
ITEM 206 – Épanchement pleural liquidien
| Rang | Rubrique | Intitulé | Descriptif |
| Diagnostic positif | Savoir évoquer le diagnostic d’épanchement pleural liquidien* | Savoir évoquer le diagnostic avec une dyspnée, matité déclive et abolition du murmure vésiculaire et des vibrations vocales | |
| Diagnostic de gravité | Savoir rechercher des signes de gravité cliniques et radiologiques* | Rechercher une polypnée > 30 cycles/min, des signes de lutte, des troubles de la vigilance, des signes de choc, des signes ventriculaires droits | |
| Étiologie | Savoir mener une recherche étiologique devant un épanchement pleural* | Savoir évoquer et rechercher une infection, une néoplasie, une cause de transsudat | |
| Examens complémentaires | Connaître les principaux types d’anomalies du liquide pleural en cas de pleurésie* | Savoir interpréter les résultats d’une ponction pleurale plus ou moins évacuatrice, connaître les complications possibles (radiographie de thorax au décours) | |
| Diagnostic positif | Connaître les éléments qui doivent faire suspecter une pleurésie au cours d’une infection respiratoire basse* | ||
| Diagnostic positif | Connaître les éléments du diagnostic d’une pleurésie purulente* | ||
| Contenu multimédia | Exemple de radiographie de face d’un épanchement pleural liquidien | ||
ITEM 207 – Opacités et masses intrathoraciques chez l’enfant et chez l’adulte
| Rang | Rubrique | Intitulé | Descriptif |
| Diagnostic positif | Reconnaître une opacité pulmonaire chez l’enfant et l’adulte* | Reconnaître une anomalie sur un ou deux poumons | |
| Diagnostic positif | Reconnaître une fracture de côte chez l’enfant et l’adulte* | ||
| Diagnostic positif | Savoir diagnostiquer un épanchement pleural liquidien chez l’enfant et l’adulte | Diagnostiquer une pleurésie | |
| Diagnostic positif | Savoir diagnostiquer un épanchement pleural gazeux chez l’enfant et l’adulte | Diagnostiquer un pneumothorax | |
| Diagnostic positif | Savoir diagnostiquer un syndrome alvéolaire* | Reconnaître une opacité alvéolaire et un bronchogramme aérien | |
| Diagnostic positif | Savoir diagnostiquer un syndrome interstitiel* | Reconnaître un infiltrat pulmonaire | |
| Diagnostic positif | Savoir repérer une anomalie médiastinale* | Tumeur, emphysème, élargissement aortique, cardiomégalie | |
| Diagnostic positif | Savoir diagnostiquer une atélectasie* | Diagnostiquer un trouble ventilatoire | |
| Diagnostic positif | Savoir quand demander une radiographie thoracique en urgence* | ||
| Diagnostic positif | Savoir identifier une image thymique normale sur une radiographie thoracique de face chez un nourrisson | ||
| Diagnostic positif | Savoir identifier une image médiastinale anormale chez le nourrisson et l’enfant et prescrire un scanner thoracique | ||
| Étiologie | Connaître les principales hypothèses diagnostiques devant une anomalie médiastinale selon la topographie chez l’enfant | ||
I. Généralités

Les pneumopathies bactériennes correspondent à une infection du parenchyme pulmonaire. La majorité des pneumopathies bactériennes aiguës de l’enfant sont dues à des germes communautaires ; le pneumocoque est le germe le plus fréquent. L’incidence des complications des pneumopathies bactériennes de l’enfant est en augmentation avec un nombre croissant de pleuropneumopathies.
Le diagnostic repose sur une triade clinique : fièvre, toux et difficultés respiratoires d’intensités variables ; parfois des douleurs abdominales fébriles, en cas de pneumopathies lobaires inférieures.
II. Stratégie d’exploration en imagerie
Toute suspicion de pneumopathie nécessite la réalisation d’une radiographie thoracique de face.
Toute suspicion d’épanchement pleural doit bénéficier d’une échographie pour évaluer le volume de l’épanchement, préciser le caractère cloisonné ou non cloisonné de celui-ci et guider la ponction.
La tomodensitométrie thoracique n’est recommandée que si l’évolution clinique est défavorable, pour mieux différencier abcès, empyème ou épanchement pleural simple réactionnel. Lors d’une pneumopathie persistante, la tomodensitométrie permet de rechercher une lésion sous-jacente (existence d’une malformation congénitale ?). La tomodensitométrie est également utile lors d’infections survenant chez un enfant immunodéprimé.
Une radiographie de thorax de face est recommandée dans un délai minimum de 4 à 6 semaines après l’arrêt du traitement à la recherche de séquelles ou de malformations congénitales sous-jacentes.
III. Sémiologie
A. Radiographie thoracique
La radiographie thoracique (figure 126.1) montre typiquement une opacité de tonalité hydrique, initialement mal limitée puis systématisée (à un ou plusieurs segments, un lobe, un poumon), non rétractile, avec bronchogramme aérique pathognomonique mais inconstant (traduisant la persistance d’air dans les voies aériennes, figure 126.2), et une ligne bordante pleurale en cas d’épanchement associé. Si l’épanchement est abondant, l’aspect est celui d’un hémithorax opaque, sans bronchogramme aérique, refoulant le médiastin du côté opposé à l’épanchement.
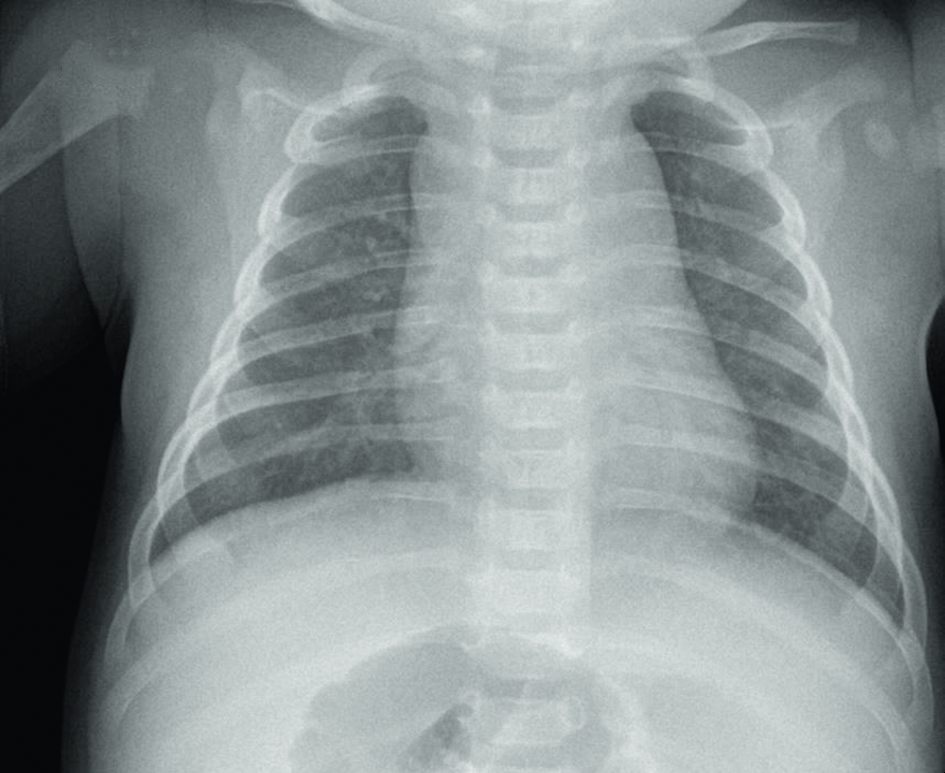

Fig. 126.1 Radiographie thoracique normale de face d’un nourrisson de 2 mois : thymus normal.
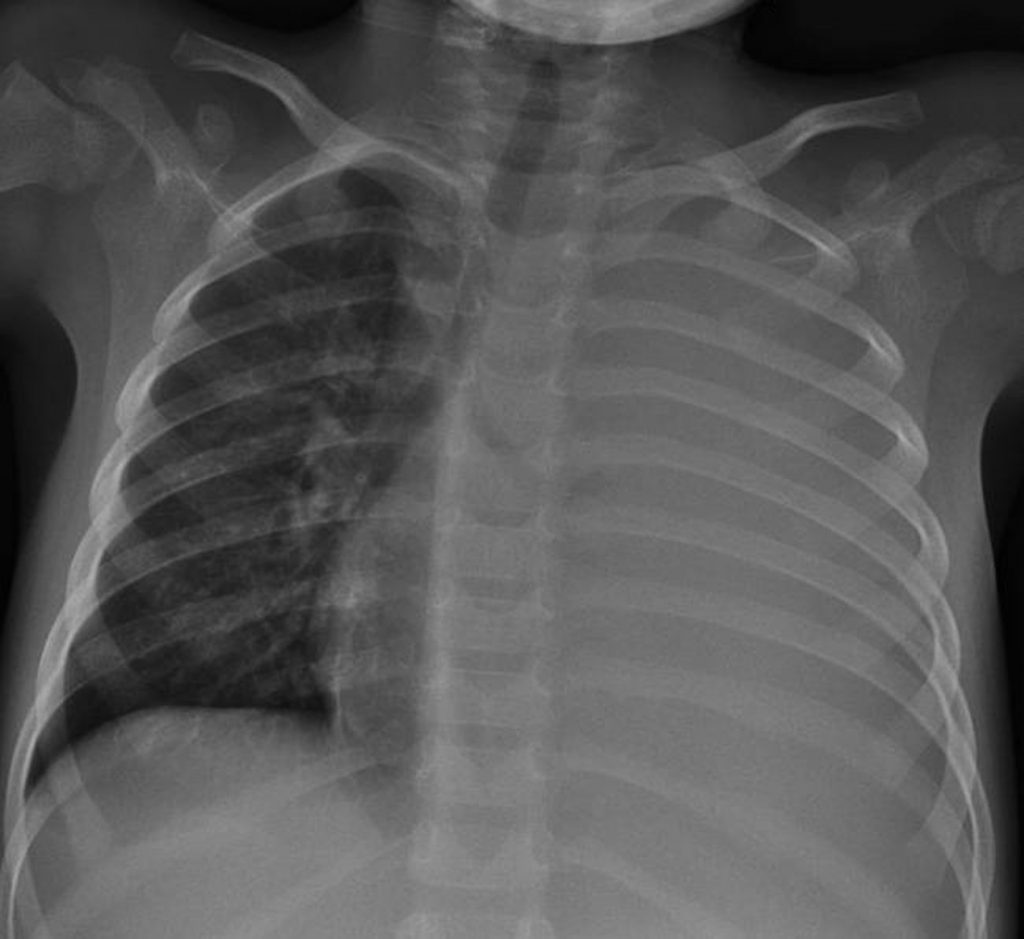

Fig. 126.2 Radiographie thoracique de face : pleuropneumopathie gauche.
Hémithorax gauche opaque refoulant la trachée et le médiastin à droite, avec visualisation de la bronche souche gauche et des bronches lobaires.
Source : CERF, CNEBMN, 2022.
Les pneumopathies rondes sont une entité liée à l’enfant, classiquement isolées, de contours bien définis, localisées dans les régions périhilaires ou postérieures. Il est important de rechercher la présence d’un bronchogramme aérien et de s’assurer de l’absence de signes orientant vers une anomalie vasculaire ou lytique osseuse. Une pneumonie ronde évolue en 24 à 48 heures vers une pneumopathie lobaire d’aspect habituel.
B. Échographie

L’échographie, non irradiante, est indispensable pour identifier et quantifier un épanchement pleural liquidien, préciser l’existence de cloisons, avant d’envisager une ponction ou un drainage de celui-ci. Elle permet également de visualiser la pneumopathie si celle-ci est au contact de la paroi thoracique ou en cas d’épanchement associé (figure 126.3).
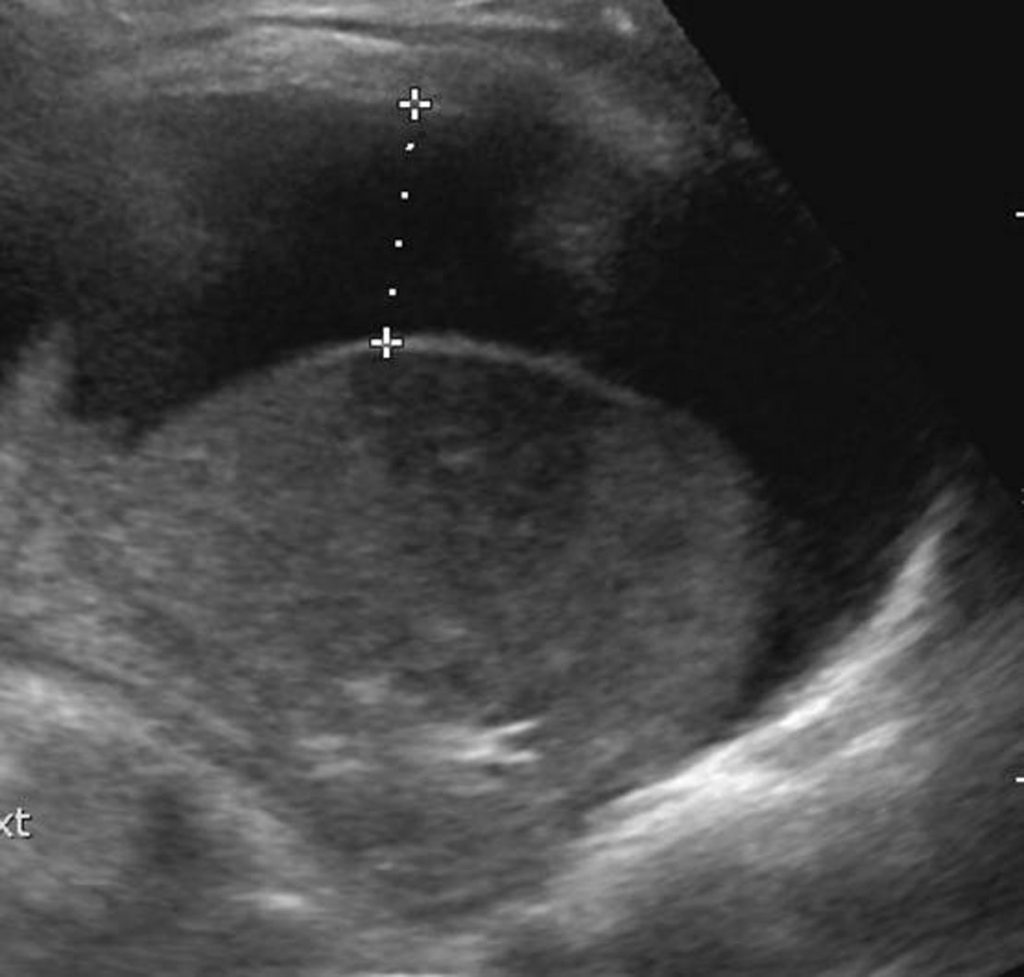

Fig. 126.3 Échographie thoracique.
Épanchement pleural liquidien, abondant, mesuré en épaisseur, ponctionnable, avec poumon condensé au contact.
Source : CERF, CNEBMN, 2022.
C. Tomodensitométrie

Les pleuropneumopathies peuvent se compliquer ; la tomodensitométrie est plus performante pour analyser le caractère nécrotique d’un foyer infectieux et rechercher des complications (abcès pulmonaire, empyème pleural, fistule bronchopleurale, etc.).
Points clés
- Toute suspicion de pneumopathie nécessite la réalisation d’une radiographie thoracique de face.
- Toute suspicion d’épanchement pleural doit bénéficier d’une échographie pour le caractériser et guider la ponction.
- La TDM thoracique n’est recommandée que si l’évolution clinique est défavorable.
- Une radiographie de thorax de face est recommandée dans un délai minimum de 4 à 6 semaines après l’arrêt du traitement à la recherche de séquelles ou de malformations congénitales sous-jacentes.